Spondylosis deformans je degenerativní-dystrofická patologie páteře, doprovázená pomalou akumulací vápenatých solí podél předního podélného vazu, stejně jako výskytem osteofytů v páteři.
Nejčastěji je onemocnění zjištěno u lidí středního a vyššího věku, což je způsobeno fyziologickým opotřebením vazů, kloubů a meziobratlových plotének. U mladých lidí se objevuje v důsledku úrazů, zakřivení páteře, pravidelné a nadměrné fyzické aktivity. Patologie nemusí mít žádný klinický obraz nebo se může projevit jako bolest, snížená pohyblivost a únava.
Patogeneze spinální spondylosis deformans
Po dvaceti letech pomalu začínají změny související s věkem. To vyvolává zhoršení procesů prokrvení, snížení elasticity meziobratlových plotének a jejich nedostatečnou obnovu. Stárnutí organismu je doprovázeno poklesem obsahu kyseliny hyaluronové, glykosaminoglykanů a dalších esenciálních sloučenin v chrupavce, což vede k její postupné dehydrataci a destrukci. Poškozená chrupavka neunese zátěž a nemůže plně fungovat.
Kromě toho se díky destrukci chrupavkové tkáně začnou uvolňovat cytokiny – molekuly zodpovědné za přenos signálů z jedné buňky do druhé. To vyvolává tvorbu autoprotilátek. Jejich činnost je namířena proti buňkám těla, což vede k lokálnímu zánětu. K omezení pohyblivosti obratlů a snížení zátěže tělo spouští ochranné opatření – tvorbu osteofytů, tedy výrůstků kostní tkáně. Osteofyty mohou znehybnit některé části páteře a jejich působení na sousední tkáně vede k bolesti.
Příčiny spondylosis deformans
Nejčastěji je patologie způsobena přirozeným stárnutím těla. V průběhu let je tělo vystaveno fyzické zátěži, která způsobuje změny v různých částech páteře. Než se objeví známky onemocnění, degenerativní abnormality se již vyvinuly.
Obvykle začínají v meziobratlových ploténkách. Proto lidé trpící spondylosis deformans mají zpravidla osteochondrózu. Postupně se objevují patologické změny nejen na meziobratlových ploténkách, ale i na dalších složkách páteře.
Příčiny páteřní spondylózy:
- chronická infekční onemocnění;
- iracionální rozložení zátěže na páteř;
- pravidelná drobná poranění podélného předního vazu;
- nadměrná fyzická práce;
- osteochondróza;
- metabolické abnormality;
- podchlazování;
- dědičná tendence;
- zakřivení páteře, jako je skolióza;
- nedostatečná motorická aktivita;
- meziobratlová kýla;
- prodloužený pobyt těla v jedné poloze.
Příznaky spondylosis deformans
Onemocnění probíhá dlouhou dobu bez příznaků nebo s minimálně vyjádřenými příznaky. Pokud člověk nemá souběžné patologie páteře nebo předchozí zranění, pak destruktivní poruchy postupují po dlouhou dobu a nemusí se projevit několik let.
Hlavním příznakem spondylózy je ztuhlost pohybu v určité části páteře. Pacient má také obavy z tíže v zádech a bolesti, která zesílí na konci pracovního dne nebo po fyzické aktivitě. Pokud osteofyty narušují nervové kořeny, dochází k neurologickým abnormalitám: poruchám citlivosti, parestézie a oslabení reflexů.
Příznaky, v závislosti na postižené části páteře
Známky patologie závisí na její lokalizaci.
Cervikální spondylóza deformans
Pacient pociťuje bolest v krku, která se může šířit po paži nebo do ramene. Pokud osteofyty vyvolávají kompresi nervových kořenů, pak se k syndromu bolesti přidá slabost v paži. U některých lidí kostní ostruhy umístěné v přední krční páteři způsobují dysfagii.
Spondylosis deformans hrudní oblasti
Po dlouhou dobu nemá onemocnění žádné příznaky. Postupně přibývají jeho projevy v hrudní oblasti. Bolest se zpravidla objevuje při předklonu těla a při hyperextenzi. Při flexi se objevuje fasetově vysvětlitelný syndrom bolesti.
Bederní spondylóza deformans
Tento typ patologie je obvykle diagnostikován u lidí starších čtyřiceti let. Obvykle se ráno projevuje bolestí a ztuhlostí v bederní oblasti. Bolest se může objevit při jakékoli činnosti. Opakované pohyby, jako je zvedání těžkých předmětů a ohýbání, často zvyšují jeho intenzitu.
Stupně deformující spondylózy páteře
Existují tři stupně patologie:
- U spondylosis deformans 1. stupně neopouštějí osteofyty hranice oblasti obratlového těla a nacházejí se na úrovni limbu.
- Ve druhé fázi kostní výrůstky obklopují meziobratlovou ploténku. V některých případech tvoří osteofyty neoartrózu.
- Ve třetí fázi se objeví silná kostní svorka. Spojuje těla obratlů navzájem a blokuje motorickou funkci.
Diagnostika spondylosis deformans
Pokud má člověk obavy z bolesti a snížené pohyblivosti v zádech nebo krku, pak je třeba přijít na vyšetření k neurologovi. Spondylosis deformans je často detekována při vyšetření na jinou patologii, protože v počáteční fázi onemocnění ještě nejsou žádné příznaky.
Hlavní diagnostickou metodou je rentgen. Snímky odhalují pokles výšky obratlových plotének, jejich deformaci a tvorbu osteofytů. Kromě toho vás lékař může poslat na CT nebo MRI. Pokud existuje podezření na poruchy vedení nervových vzruchů, pak se provádí elektroneurografie a elektromyografie.
Léčba spondylózy páteře
Terapie může být konzervativní nebo chirurgická.
Konzervativní metody:
- Akupunktura ke snížení závažnosti bolesti.
- Při silné bolesti klid na lůžku po dobu jednoho až tří dnů.
- Manuální terapie k odstranění svalových bloků a zvýšení pohyblivosti motorických segmentů.
- Užívání léků. Nejčastěji jsou NSAID předepisovány ke zmírnění bolesti a snížení zánětu. Pokud má pacient příznaky svalového spasmu, jsou předepsány svalové relaxancia. U silné bolesti, kterou nelze kontrolovat NSAID, se periodicky používají opioidy.
- Injekce steroidních léků ke zmírnění bolesti, otoku a zánětu v oblasti míšních kořenů. Taková opatření se obvykle používají po dobu 2-3 dnů ke snížení závažnosti patologie a zahájení dalších metod léčby.
- Pohybová terapie (mimo akutní období). Léčebný tělocvik pomáhá zpevnit svalový korzet, snížit bolest a zlepšit stav pohybového aparátu. Cvičením se zpomaluje postup degenerativních procesů.
- Fyzioterapie. Procedury pomáhají snižovat intenzitu bolesti a mají také příznivý vliv na průběh patologie.
Pokud máte spondylosis deformans, doporučuje se vést zdravý životní styl a jíst správně.
Operace je indikována pro přetrvávající neurologické symptomy, které nejsou léčitelné. Chirurgická intervence se redukuje na dekompresi nervových struktur.
Někteří pacienti podstupují spinální fúzi ke stabilizaci obratlů. V každém případě mají přednost minimálně invazivní intervence, které způsobují minimální traumatizaci tkání.
Komplikace spondylózy
Komplikace onemocnění se liší a závisí na postižené oblasti.
Progrese bederní deformující spondylózy tedy může vést ke komplikacím, z nichž nejzávažnější je radikulární syndrom. Vyvíjí se v důsledku stlačení míšních kořenů a projevuje se poruchou motorických funkcí, až paralýzou končetiny, stejně jako odchylkami ve fungování orgánů pánevní oblasti.
Bederní spondylóza může vést k deformaci páteře, což způsobuje zmenšení jejího rozsahu pohybu. Někdy pacient ani není schopen provádět jednoduché úkony, například naklonění těla dopředu nebo do stran nebo zavázání tkaniček.
Přestože spondylosis deformans postupuje velmi pomalu, její následky mohou být vážné. Návštěvu lékaře byste proto neměli otálet.
Kontaktujte rehabilitační kliniku v Khamovniki. Naši lékaři provedou diagnostiku pomocí vysoce přesných zařízení a předepíší léčbu.
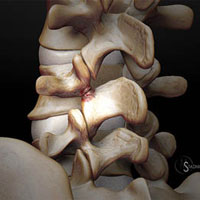
Termín spondylosis deformans má latinské kořeny (spondyl znamená páteř a osis znamená poruchy) a termín odráží přítomnost problémů v páteři. V současnosti se tímto termínem označují degenerativní změny kloubů páteře (osteoartróza nebo artróza) a stejně jako osteochondróza je i spondylóza involuční proces v páteři. Jak tělo stárne, opotřebovávají se struktury páteře, zejména klouby, vazy a meziobratlové ploténky.
Proces stárnutí těla je však čistě individuální proces. Stejně jako někteří lidé začnou šedivět dříve, u některých lidí se také dříve rozvine spondylóza. Ve skutečnosti někteří lidé nemusí pociťovat žádnou bolest. Vše závisí na tom, jak velká část páteře degenerovala a jak tyto změny ovlivňují míchu nebo míšní kořeny.
Deformující spondylóza se může vyvinout ve všech částech páteře (v krční hrudní a bederní) a v závislosti na lokalizaci degenerativních změn u spondylózy se objeví odpovídající příznaky. spondylóza (spondylosis deformans) se často nazývá osteoartróza nebo osteoartróza páteře.
Deformující spondylóza je degenerativní proces, který probíhá paralelně s osteochondrózou a dochází k degenerativním změnám v následujících strukturách páteře.
Meziobratlové ploténky. Jak lidé stárnou, dochází k určitým biochemickým změnám, které ovlivňují tkáně celého těla. Ke změnám dochází i ve stavbě meziobratlových plotének (ve vazivovém prstenci, v nucleus pulposus). Anulus fibrosus se skládá z 60 nebo více soustředných pásů kolagenového vlákna. Nucleus pulposus je rosolovitá látka uvnitř meziobratlové ploténky, obklopená prstencem fibrosus. Jádro tvoří voda, kolagenová vlákna a proteoglykany. Degenerativní involuční změny mohou oslabit tyto struktury, což způsobí opotřebení nebo roztržení anulus fibrosus. Obsah vody v jádru s věkem klesá, což ovlivňuje tlumicí vlastnosti meziobratlové ploténky. Strukturální změny při degeneraci ploténky mohou mít za následek snížení výšky meziobratlové ploténky a zvýšené riziko výhřezu ploténky.
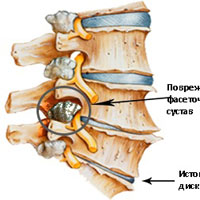
Fasetové klouby (nebo zygapofýzové klouby). Každé obratlové tělo má čtyři fasetové klouby, které fungují jako závěsy. To umožňuje páteři se ohýbat, prodlužovat a otáčet. Stejně jako ostatní klouby jsou fasetové klouby pokryty chrupavkou. Chrupavková tkáň je speciální typ pojivové tkáně, která zajišťuje lubrikaci a dobrý kluzný povrch. Při degenerativních změnách fasetových kloubů mizí tkáň chrupavky a tvoří se osteofyty. Tyto změny mohou vést k hypertrofii kloubu (osteoartróza, osteoartróza).
Kosti a vazy. V blízkosti konce vertebrálních plotének se mohou tvořit osteofyty, což může vést k narušení prokrvení obratle. Kromě toho se koncové destičky mohou zhutnit v důsledku sklerotických jevů; ztluštění nebo ztvrdnutí kostí pod koncovými deskami. Ligamenta jsou pruhy vazivové tkáně, které spojují obratle a chrání páteř před nadměrnými pohyby, jako je hyperextenze. Degenerativní změny způsobují, že vazy ztrácejí svou pevnost.Změny např. v ligamentum flavum mohou způsobit ztvrdnutí a ztluštění vazu, což může mít za následek poškození tvrdé pleny.
Příznaky spondylózy v různých částech
Cervikální spondylóza. Složitá anatomická stavba krční páteře a široký rozsah pohybu činí tuto část páteře velmi náchylnou k poruchám spojeným s degenerativními změnami. Bolest krku se spondylózou v této oblasti je běžná. Bolest může vyzařovat do ramene nebo dolů do paže. Když osteofyty způsobují kompresi nervových kořenů inervujících končetiny, může se kromě bolesti objevit i slabost horních končetin. Ve vzácných případech mohou kostní ostruhy (osteofyty), které se tvoří v přední části krční páteře, vést k potížím s polykáním (dysfagie).
Při lokalizaci spondylózy v hrudní páteři se často objevují bolesti způsobené degenerativními změnami (spondylóza) při předklonu těla a hyperextenzi. Flexe způsobuje bolest související s fasetou.
Spondylóza bederní páteře se často vyskytuje u lidí starších 40 let. Nejčastějšími stížnostmi jsou bolesti dolní části zad a ranní ztuhlost. Změny se obvykle vyskytují v několika motorických segmentech. Většinu váhy těla nese bederní páteř. Proto, když degenerativní změny naruší strukturální integritu, symptomy, včetně bolesti, mohou doprovázet jakoukoli fyzickou aktivitu. Pohyb stimuluje vlákna bolesti v anulus fibrosus a kloubech. Dlouhé sezení může vést k bolesti a dalším příznakům v důsledku tlaku na bederní obratle. Opakované pohyby, jako je těžké zvedání a ohýbání, mohou zvýšit příznaky bolesti.
Příznaky spondylózy se mohou pohybovat od mírných až po těžké a mohou se stát chronickými nebo dokonce invalidizujícími. Mohou zahrnovat:
- Cervikální region
- Bolest, která přichází a odchází
- Bolest, která vyzařuje do ramen, paží, rukou, prstů
- Ranní ztuhlost v krku nebo rameni nebo omezený rozsah pohybu po probuzení
- Bolest nebo necitlivost krku nebo ramen
- Slabost nebo brnění v krku, ramenou, pažích, rukou, prstech
- Bolest hlavy v okcipitální oblasti
- nerovnováha
- Potíže s polykáním
- Bolest v horní a střední části zad
- Bolest nastává při ohýbání a narovnávání těla
- Ranní ztuhlost v zádech po probuzení
- Bolest, která přichází a odchází
- Ranní ztuhlost v kříži po vstávání z postele
- Bolest, která se zlepšuje odpočinkem nebo po cvičení
- Bolest dolní části zad nebo necitlivost
- Ischias (střední až silná bolest v nohou)
- Slabost, necitlivost nebo mravenčení v dolní části zad, nohou nebo chodidel
- Porucha chůze
- Porucha funkce střev nebo močového měchýře (tyto příznaky jsou poměrně vzácné, ale jsou možné při stlačení cauda equina).
Příčiny spondylosis deformans
Stárnutí těla je hlavní příčinou spondylózy. Tělo je po mnoho let vystavováno každodenní zátěži a v průběhu času dochází ke změnám v různých strukturách páteře. Než se objeví příznaky jako bolest a ztuhlost, dochází k degeneraci páteřních struktur. Spondylóza je kaskádový proces: jedna anatomická změna vede k další, což vede ke změnám ve struktuře páteře. Tyto změny společně způsobují spondylózu a odpovídající příznaky.
Degenerativní změny zpravidla začínají nejprve na meziobratlových ploténkách. Z tohoto důvodu mají pacienti se spondylózou často také osteochondrózu. Následky těchto degenerativních změn na páteři spolu úzce souvisí.
Změny začínají na ploténkách, ale nakonec proces stárnutí ovlivňuje další složky pohybových segmentů páteře. V průběhu času se kolagen, který tvoří anulus fibrosus, začíná měnit. Navíc se snižuje obsah vody v disku. Tyto změny snižují funkce disku tlumící nárazy a schopnost absorbovat vektory zatížení. Při degeneraci se ploténka stává tenčí a hustší, což vede ke změnám v kloubech, které přebírají část zátěže ploténky a zajišťují stabilizaci páteře. Při ztenčení ploténky se začne rychleji opotřebovávat chrupavka kloubů, zvyšuje se pohyblivost páteře a vznikají podmínky pro podráždění nervových kořenů umístěných v blízkosti. Tato hypermobilita zase vyvolává kompenzační reakci organismu v podobě nadměrného růstu kostní tkáně v oblasti kloubu (osteofytů). Osteofyty, pokud jsou dostatečně zvětšeny, mohou vyvíjet kompresivní účinek na kořeny míchy a způsobit odpovídající klinický obraz. Osteofyty mohou také způsobit stenózu páteřního kanálu. Příčinou stenózy páteřního kanálu zpravidla není osteochondróza, ale spondylóza.
Na vzniku spondylózy se do určité míry podílí genetická determinace. Určitý vliv mají i špatné návyky, jako je kouření.
diagnostika
Není vždy snadné určit, že spondylóza je příčinou bolesti zad, protože spondylóza se může vyvíjet postupně v důsledku stárnutí těla a bolest může být způsobena také jiným degenerativním stavem, jako je osteochondróza. Za prvé, neurolog se zajímá o odpovědi na následující otázky:
- Nástup bolesti
- Typ činnosti, která předcházela vzniku bolesti
- Jaká opatření byla přijata ke zmírnění bolesti?
- Přítomnost vyzařující bolesti
- Faktory, které zvyšují nebo snižují bolest
Neurolog také provede fyzikální vyšetření a vyšetří neurologický stav pacienta (držení těla, rozsah pohybu v páteři, přítomnost svalových křečí). Kromě toho musí neurolog vyšetřit i klouby (kyčelní klouby, sakroiliakální klouby), protože klouby mohou být také zdrojem bolestí zad. Neurolog při neurologickém vyšetření zkontroluje šlachové reflexy, svalovou sílu, přítomnost senzorických poruch.
K ověření diagnózy jsou nutné i instrumentální metody, jako je radiografie, MRI nebo CT, které umožňují vizualizaci změn na páteři. Rentgenové záření jasně odráží změny v kostní tkáni a umožňuje vizualizovat přítomnost kostních výrůstků (osteofytů). Ale pro přesnější diagnostiku jsou vhodnější metody jako CT nebo MRI, které také vizualizují měkké tkáně (vazy, ploténky, nervy). V některých případech je možné použít scintigrafii, zejména pokud je nutné odlišit onkologické procesy nebo infekční (zánětlivá) ložiska.
Pokud dojde k poškození nervových vláken, může lékař předepsat ENMG, což vám umožní určit stupeň poruchy vedení podél nervového vlákna a určit jak rozsah poškození, tak úroveň poškození. Na základě souhrnu klinických údajů a výsledků instrumentálních metod může vyšetření neurologem provést klinickou diagnózu spondylózy a určit nezbytnou taktiku léčby.
Léčba
Ve většině případů je průběh spondylózy poměrně pomalý a nevyžaduje prakticky žádnou léčbu. U aktivní spondylózy je nutná léčba, která může být buď konzervativní, nebo v některých případech i chirurgická. Nejčastěji spondylóza vyžaduje konzervativní léčbu. K léčbě spondylózy se používají různé léčebné metody.
Akupunktura. Tato léčebná metoda může snížit bolesti zad a krku. Jehly, které se zavádějí do konkrétních bodů, lze stimulovat také mechanicky nebo pomocí elektrických impulsů. Akupunktura navíc zvyšuje produkci vlastních léků proti bolesti (endorfinů).
Postel v posteli. V závažných případech může silná bolest vyžadovat klid na lůžku po dobu ne delší než 1-3 dny. Dlouhodobý klid na lůžku zvyšuje riziko rozvoje komplikací, jako je hluboká žilní trombóza a ochabování zádového svalstva.
Trakční terapie. Ve většině případů je trakce páteře potřeba jen zřídka nebo se používá k úlevě od příznaků spojených se spondylosou.
Manuální terapie. Manipulace chiropraktika pomocí různých technik mohou zvýšit pohyblivost motorických segmentů a odstranit svalové bloky.
léčení. Léky na léčbu spondylózy se používají především ke zmírnění bolesti. Jedná se o léky, jako jsou NSAID.Kromě toho lze použít myorelaxancia, pokud jsou známky svalového spasmu. K uvolnění svalových křečí lze také použít uklidňující prostředky, které mohou také zlepšit spánek. Opioidy se v léčbě bolesti používají jen výjimečně, při silné bolesti. Jakákoli léčba drogami by měla být prováděna pouze podle pokynů ošetřujícího lékaře, protože téměř všechny léky mají řadu vedlejších účinků a mají určité kontraindikace.
Epidurální injekce steroidů někdy se používá pro bolestivé syndromy a pomáhá zmírňovat bolest, zejména při otoku a zánětu v oblasti míšních kořenů. Typicky se steroid podává v kombinaci s lokálním anestetikem. Účinek takových injekcí je obvykle omezen na 2-3 dny, ale to vám umožňuje odstranit patologický proces a použít jiné metody léčby.
Injekce do fazetových kloubů se také používají při léčbě spondylózy a zlepšují pohyblivost fasetových kloubů a snižují bolest způsobenou artrózou fasetových kloubů.
Cvičební terapie. Tato léčebná metoda je jednou z nejúčinnějších metod léčby spondylózy. Dávkovaná fyzická aktivita umožňuje obnovit normální svalový korzet, snížit bolest, zvýšit stabilitu páteře, zlepšit stav vazivového aparátu a zastavit progresi degenerativních procesů v páteři. Cvičební terapie je zpravidla předepsána po úlevě od akutní bolesti.
fyzioterapie. Moderní metody fyzioterapie (například HILT terapie, UVT terapie, elektrická stimulace, kryoterapie) dokážou nejen snížit bolest, ale do určité míry ovlivnit i rozvoj degenerativních procesů v páteři.
Korzetování. Použití korzetů pro spondylózu je možné krátkodobě, protože dlouhodobé používání korzetu může vést k atrofii zádových svalů.
Změna životního stylu. Hubnutí a udržování zdravého životního stylu s vyváženou stravou, pravidelným cvičením a odvykáním kouření může pomoci léčit spondylózu v jakémkoli věku.
Chirurgické ošetření
Pouze malé procento případů spondylózy vyžaduje chirurgickou léčbu. Chirurgické léčebné metody jsou nutné především při přetrvávajících neurologických symptomech rezistentních na konzervativní léčbu (slabost končetin, dysfunkce močového měchýře, střev nebo jiné projevy kompresivního působení na míchu a kořeny). Chirurgická léčba spočívá v dekompresi nervových struktur (například odstranění osteofytů, které mají kompresivní účinek na nervové struktury). V závislosti na rozsahu operace může být provedena spinální fúze ke stabilizaci obratlů. V současné době jsou široce používány minimálně invazivní metody chirurgické léčby, což umožňuje rychle obnovit funkci páteře a normalizovat kvalitu života.
Použití materiálů je povoleno za předpokladu, že je uveden aktivní hypertextový odkaz na stálou stránku článku.
















