Mužská neplodnost označuje neschopnost zralého mužského těla oplodnit se. Plodnost muže závisí na přítomnosti dostatečného počtu normálních pohyblivých spermií v ejakulátu, což je dáno následujícími faktory:
- vývoj normálních spermií ve varlatech;
- zrání spermií v nadvarleti;
- volný transport spermií podél chámovodu;
- povaha ejakulace (ejakulace).
Všechny známé nemoci vedoucí k mužské neplodnosti lze sloučit do 5 skupin:
- zánětlivá onemocnění (prostatitida, uretritida a další, podobně);
- ucpání semenných kanálků a kanálků;
- dilatace žil semenné šňůry (varikokéla);
- poruchy hormonální regulace;
- sexuální poruchy.
Vyšetření a léčbu mužů (do určité fáze) s podobnými problémy provádí androlog nebo urolog.
Je třeba poznamenat, že modřiny, poranění varlat a zánětlivá onemocnění mohou vést k částečné nebo úplné obliteraci (latinsky obliteratio – „destrukce, patologické uzavření, uzavření vylučovacího kanálu, krevní cévy nebo otevření“) chámovodu a jako v důsledku toho ke snížení počtu nebo úplné absenci spermií v ejakulátu. V závislosti na úrovni obliterace se spermie hromadí v nadvarleti nebo v chámovodu; současně může zůstat sexuální aktivita muže normální a pouze analýza ejakulátu a výsledný spermogram umožňují identifikovat onemocnění. Příčinou obstrukce průchodnosti tubulů nebo chámovodů mohou být i vrozené vývojové vady.
Varikokéla – rozšíření žil semenného provazce je doprovázeno poruchami oběhu ve varlatech, stagnací žilní krve a vede ke snížení spermatogeneze.
Nedostatečná sekrece hormonů hypotalamem a hypofýzou může být příčinou endokrinní neplodnosti u mužů a také nízké produkce testosteronu varlaty.
Příčinou neplodnosti je také vrozené nevyvinutí varlat. Je třeba poznamenat, že odchylka velikosti varlat od normálu je důležitým diagnostickým znakem. Malé varle může být důsledkem nedostatečného vývoje a velké varle může být známkou nádoru nebo edému.
Aby si čtenář mohl odpočinout od proudu vážných informací, udělejme malou odbočku. Mezi opicemi mají největší varlata šimpanzí samci a nejmenší gorily. Spermatogeneze je však lepší u toho druhého. Gorilí samec má v harému několik samic a dobře zvládá své manželské povinnosti. A aby šimpanzí samice otěhotněla během říje, musí mít sex téměř se všemi samci svého stáda. To vede k závěru, že velká varlata ještě nejsou známkou mužské plodnosti. A další nečekaný závěr: ženy, které mají sklony k často se měnícím partnerům, mají instinkt zaměřený na výběr toho nejlepšího biologického otce pro své nenarozené dítě. Ona o tom samozřejmě ani neví a nejčastěji, snažíc se jen o potěšení, používá antikoncepci a snaží se proti volání přírody vyhnout se těhotenství.
Zrání spermií závisí na vlivu vnitřních a vnějších nepříznivých faktorů. Kvalita spermií se výrazně zhoršuje pod vlivem alkoholu, nikotinu, pracovních rizik, psychické zátěže, v důsledku nervové a celkové únavy, akutních a chronických onemocnění.
To vše je třeba vzít v úvahu při plánování těhotenství nebo darování spermatu na analýzu. Pro dosažení nejlepších výsledků je nutné eliminovat vliv škodlivých faktorů nebo jej omezit na minimum. Je třeba mít na paměti, že složení spermií se každé tři měsíce úplně obnovuje; Proto čím déle dokážete udržovat zdravý životní styl, tím lepší je kvalita vašich spermií.
Kryptorchismus je absence jednoho nebo obou varlat v šourku. Tato patologie je důsledkem retence varlat v břišní dutině, odkud měla sestoupit do šourku. Neplodnost s kryptorchismem je primárně spojena s vyšší teplotou uvnitř těla než v šourku a již výše jsme psali, že normální spermatogeneze vyžaduje teplotu nižší, než je teplota těla. Testikulární nádory jsou častější u kryptorchismu, proto je potřeba kryptorchismus brát vážně. Existují operace, které umožňují snížit varle do šourku. To vše by si rodiče chlapců měli pamatovat.
Vystavení záření a vystavení vysokofrekvenčním proudům může vést ke smrti zárodečných buněk ve varlatech a absolutní neplodnosti. A ještě jedna věc: infekční onemocnění, jako je příušnice, pokud se nakazí v dospívání nebo v dospělosti, je často komplikováno zastavením produkce spermií.
Mezi poruchami sexuálních funkcí je hlavní příčinou neplodnosti impotence – neschopnost pohlavního styku. Jsou i další. Pro zdravého člověka je těžké si představit, že k ejakulaci semene může dojít i jiným způsobem než ven. Mezi poruchami sexuálních funkcí však existuje také onemocnění, při kterém dochází k uvolňování semene opačným směrem – do močového měchýře. Toto onemocnění se nazývá retrográdní ejakulace a je také jednou z příčin mužské neplodnosti.
Vyšetření muže
Co se týče vyšetření ženského reprodukčního systému, vyšetření mužů je mnohem jednodušší. V mužském reprodukčním systému nedochází k žádným cyklickým měsíčním změnám, což znamená, že veškerý materiál pro analýzu může být odebrán doslova okamžitě. Téměř všechny orgány mužské genitální oblasti jsou přístupné k prohlídce a pohmatu (latinsky palpatio – „vyšetření pohmatem orgánů“), takže není třeba provádět složité, vysoce technické operace, jako u žen, ke stanovení diagnózy týkající se plodnosti. Vyšetření mužů začíná vyšetřením spermatu. Pokud není zjištěna žádná patologie, pak se v této fázi na muži neprovádějí žádné další studie.
Nejdostupnějším způsobem je odběr spermatu masturbací do plastových nádobek se širokým hrdlem, ale ne kovových nebo gumových. Pokud se odběr spermatu neprovádí v laboratoři, pak musí být dodáno k výzkumu nejpozději do 2 hodin po odběru a skladováno při tělesné teplotě.
Povinným požadavkem před darováním spermatu je sexuální abstinence po dobu nejméně 2 dnů, ale ne více než 7 dnů. Každá laboratoř má v tomto ohledu svůj vlastní standard. Upřednostňujeme provedení studie po 3-4 dnech abstinence; složení a kvalita spermií jsou v dnešní době na nejlepší úrovni.
Výsledkem vyšetření spermií je tzv. spermogram, který obsahuje informace o objemu spermií, celkovém počtu spermií a leukocytů a také informace o počtu aktivně pohyblivých a normálně strukturovaných spermií. Níže jsou uvedeny hodnoty normálních ukazatelů spermogramu (normozoospermie):
- objem – ne méně než 1,5 ml;
- koncentrace spermií v 1 ml – nejméně 15 milionů;
- podíl pohyblivých spermií je alespoň 40 %;
- podíl progresivně pohyblivých spermií je alespoň 32 %;
- podíl spermií normální struktury je alespoň 4 %;
- leukocyty – 0–1 v zorném poli.
Nízká koncentrace spermií se označuje termínem oligozoospermie, nedostatečně vysoký podíl pohyblivých spermií a spermií s normální strukturou je astenozoospermie, respektive teratozoospermie. Často jsou kvantitativní a všechny kvalitativní ukazatele ejakulátu pod doporučenými hodnotami a lze použít termín oligoastenoteratozoospermie. Absence spermií v ejakulátu se nazývá azoospermie. Nekrozoospermie je snížení podílu živých spermií v ejakulátu (méně než 58 %). Absence ejakulátu se označuje jako aspermie.
Je třeba poznamenat, že přirozená variabilita parametrů ejakulátu je velká a u absolutně zdravých mužů schopných oplodnění lze čas od času pozorovat nízké (až azoospermii) parametry spermiogramu, tudíž nesoulad s normálními hodnotami v jediném ejakulátu. zkoumaný vzorek nestačí k úplnému posouzení mužské plodnosti.
Při zjištění takového rozporu je nutné opakované vyšetření s odstupem 7 dnů až 3 týdny a v případech normalizace ukazatelů muži další vyšetření nepotřebují. V ostatních případech je k identifikaci příčin patozoospermie a stanovení diagnózy zapotřebí úplnější vyšetření. Vzhledem k tomu, že doba dozrávání spermií je asi 70 dní, pokud je patozoospermie zjištěna u mužů, kteří před dvěma nebo třemi měsíci podstoupili operaci, nemoc nebo byli v nepříznivých podmínkách prostředí, mělo by se jim doporučit opakování spermiogramu o několik měsíců později.
Pokud je detekováno velké množství strukturně patologických forem spermií (teratospermie, z latinského terata – „podivín“), je indikována další studie – morfologická analýza spermií (řecká morfologie – věda o vnější a vnitřní struktuře) (obr. 1).
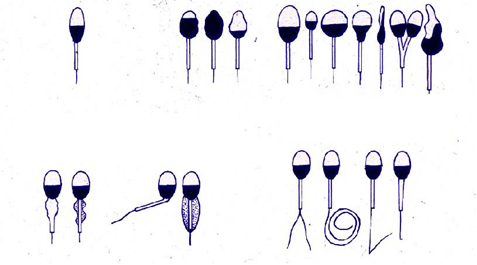
Rýže. 1. Varianty teratospermie
Pro tuto analýzu se kapka spermií ve formě nátěru nanese na sklo, vysuší se a poté se obarví speciálními barvivy. Vyšetření tohoto nátěru pod mikroskopem je morfologická studie, která vám umožňuje přesněji určit povahu patologie spermií a spočítat počet normálních a abnormálních forem. Výsledky této analýzy slouží jako jedno z kritérií pro výběr metody léčby neplodnosti. V případech, kdy je zjištěn zvýšený počet leukocytů ve spermatu, je muž navíc vyšetřen na infekci. Toto vyšetření zahrnuje odběr stěrů z močové trubice, vyšetření prostatické šťávy a kultivaci spermatu.
V současné době je velká pozornost věnována imunologické neplodnosti u mužů. Pro přesnější diagnózu se doporučuje provést MAR test.
Bylo prokázáno, že příčinou imunologické neplodnosti u mužů mohou být protilátky proti spermiím, které se tvoří na povrchu spermií. Protilátky proti spermiím se tvoří u mužů ve varlatech a jejich přílohách. Antigenem těchto protilátek je membrána spermií. Pokud antigen nedokáže neutralizovat antispermové protilátky, pak se na povrchu spermií vytvoří antispermová membrána, která má negativní vliv na jejich funkci.
MAR test umožňuje určit přítomnost nebo nepřítomnost antispermových protilátek na spermatu. MAR test je hodnocen jako negativní nebo normální, pokud mužská analýza neodhalí spermie s antispermovými protilátkami nebo počet spermií pokrytých antispermovými protilátkami nepřesahuje 50 %. MAR test je pozitivní, pokud je počet pohyblivých spermií pokrytých antispermovými protilátkami vyšší než 50 %.
Je třeba zdůraznit, že individuální výkyvy v plodnosti spermií jsou extrémně velké, byly popsány případy spontánního otěhotnění i při nízkých hodnotách spermiogramu.
K identifikaci příčin závažných poruch spermatogeneze je nutné hloubkové vyšetření se stanovením hormonů v krvi a v některých případech i biopsie varlat.
Léčba mužské neplodnosti
V závislosti na zjištěných příčinách může být léčba mužské neplodnosti konzervativní nebo chirurgická. U většiny mužů je tato léčba zaměřena na odstranění příčin, které brání normálnímu zrání spermií nebo jejich volnému průchodu chámovodem. Ne všechny typy mužské neplodnosti však lze napravit. S příchodem ART (IVF/ICSI) se mnoho mužů mohlo stát otci, pro které byla jiná léčba neplodnosti neúčinná.
Na závěr vyprávění o vyšetření na neplodnost je nutné zdůraznit, že doba vyšetření pacientek by neměla přesáhnout 6 měsíců.

Kryptorchismus je patologie vývoje mužského reprodukčního systému, která spočívá v oddálení nebo zastavení sestupu varlat do šourku. Normálně se během formování plodu varlata zpočátku nacházejí v retroperitoneálním prostoru a postupně se přesouvají podél tříselného kanálu do šourku. V některých případech může být pod vlivem řady faktorů tento proces obtížný nebo se úplně zastavit. Podle statistik je kryptorchismus u dětí pozorován u méně než 5% novorozenců za podmínek donošeného těhotenství. U předčasně narozených chlapců se pravděpodobnost diagnózy kryptorchismu zvyšuje na 30 %, i když u téměř poloviny pacientů s tříselnou formou onemocnění se situace upraví bez lékařského zásahu do 1 roku věku.
Pokud je léčba nezbytná, umožňují schopnosti moderní medicíny chirurgicky úspěšně upravit stav pacienta. Specialisté dětského uroandrologického oddělení Výzkumného ústavu urologie a intervenční radiologie pojmenovaní po. NA. Lopatkin – pobočka federální státní rozpočtové instituce “Národní centrum lékařského výzkumu radiologie” ministerstva zdravotnictví Ruska, ovládá všechny pokročilé metody léčby vrozených a získaných vad genitourinárního systému. Oddělení je vybaveno moderním vybavením pro provádění složitých operací minimálně invazivním způsobem se zkrácenou dobou rehabilitace a minimálním rizikem nežádoucích komplikací.
Klasifikace diagnózy kryptorchismu
Kryptorchismus u dětí je patologický stav, při kterém se jedno nebo obě varlata nepřesunula do šourku, jak by se mělo vyskytovat při normálním procesu strukturování orgánů reprodukčního systému. S ohledem na vlastnosti umístění varlat je kryptorchismus klasifikován do několika typů:
- jednostranný kryptorchismus (levostranný nebo pravostranný);
Při jednostranném kryptorchismu, který je levostranný nebo pravostranný, není správně umístěno pouze jedno varle. - bilaterální kryptorchismus;
Tento typ kryptorchismu je nejzávažnějším onemocněním a vyžaduje především podrobnou diagnostiku a komplexní léčbu. - břišní (abdominální) kryptorchismus;
Také v lékařské praxi existuje něco jako falešný kryptorchismus. Falešný kryptorchismus je vnější projev, který se symptomy podobá skutečné diagnóze, ale ve skutečnosti jde o povrchový jev, který nevyžaduje chirurgickou léčbu. Tento stav je obvykle pozorován u novorozenců, kdy se zdá, že jedno nebo obě varlata v šourku chybí, ale ve skutečnosti je možné, že jsou kvůli anatomickým rysům špatně nahmataná.
Falešný kryptorchismus může být vyvolán následujícími okolnostmi:
- Svalové křeče:
U kojenců může být oblast třísel hypertonická, což může ztěžovat palpaci varlat. Tento stav může způsobit, že to vypadá, jako by chybělo varle. - Tuková vrstva:
U některých dětí může tuková tkáň skrývat varlata, což ztěžuje jejich nahmatání. - Nedostatečná relaxace:
Ve vzácných případech nemusí varlata sestoupit kvůli neúplné relaxaci šourku. Tento stav může u dětí napodobovat kryptorchismus.
Pouze kompetentní specialista rozliší falešný kryptorchismus od skutečného. V závislosti na klasifikaci se bude k pacientovi přistupovat zcela jinak. Ve většině případů falešný kryptorchismus nevyžaduje speciální lékařský zásah, protože Varlata sestupují asi do šesti měsíců chlapcova života. V takových situacích je však nutné provést důkladnou diagnostiku, aby se vyloučil skutečný kryptorchismus nebo jiné možné vývojové patologie.
Příčiny kryptorchismu
K dnešnímu dni neexistuje jasné pochopení toho, co způsobuje rozvoj kryptorchismu. Hlavní pozornost je věnována interakci genetických, vrozených a vnějších faktorů, které přispívají ke vzniku tohoto stavu.
Uveďme několik faktorů, které by mohly potenciálně vyvolat výskyt této diagnózy:
- abnormální embryonální vývoj
Anomálie v tomto procesu mohou vést ke zpoždění ve vytváření správné anatomie. - předčasný porod
Předčasně narozené děti mají zvýšené riziko kryptorchismu, a to z toho důvodu, že nedostatečná zralost odpovídajících struktur narušuje správný a včasný vývoj orgánů. - hormonální poruchy
Hormonální pozadí těhotné ženy hraje důležitou roli při vytváření správné struktury genitourinárního systému. - environmentální faktory
Některé faktory prostředí, jako je vystavení těhotné ženy chemikáliím a záření, mohou ovlivnit vývoj plodu. - dědičnost
Genetická predispozice může hrát roli ve výskytu kryptorchismu. Pokud byl u otce nebo blízkých příbuzných diagnostikován kryptorchismus, zvyšuje se riziko recidivy tohoto onemocnění u dítěte. - genomové patologie
Řada genetických poruch a dědičných onemocnění může vyvolat kryptorchismus. Častou komplikací je například kryptorchismus u dětí s potvrzeným Downovým nebo Klinefelterovým syndromem.
Je třeba poznamenat, že kryptorchismus u dětí může nastat z různých příčin a každý případ vyžaduje individuální lékařský přístup k určení nejlepší léčebné strategie a managementu tohoto stavu.
Příznaky kryptorchismu
Mezi klíčové příznaky charakteristické pro kryptorchismus patří:
- Absence varlat v šourku
Toto je hlavní a charakteristický příznak kryptorchismu. Tyto příznaky jsou zpravidla pozorovány při narození nebo zjištěny během fyzického vyšetření dítěte andrologem. - nevyvinutí šourku (asymetrie, atypický tvar)
- bolestivé pocity tahání
Pokud pozorujete takové příznaky, měli byste si domluvit schůzku s dětským andrologem a podstoupit vyšetření, abyste provedli přesnou diagnózu a určili taktiku léčby.
Diagnóza podezření na kryptorchismus
Provádění vysoce kvalitní diagnostiky je nezbytnou a důležitou fází pro zajištění zdraví dítěte a předcházení možným komplikacím. Odložení nebo zrušení operace bez rady lékaře může zvýšit riziko nežádoucích účinků, jako je mužská neplodnost a rakovina varlat ve vyšším věku.
Standardní sada diagnostických opatření zahrnuje:
Prvním a nejdůležitějším krokem v diagnostice kryptorchismu je fyzikální vyšetření pacienta. Lékař provádí pečlivé vyšetření šourku a periferní oblasti. V této fázi lékař určí, zda je kryptorchismus falešný.
K definitivnímu potvrzení diagnózy kryptorchismu a vizualizaci polohy varlat – uvnitř břišní dutiny nebo v tříselném kanálu je předepsán ultrazvuk nebo radiografie.
- CT nebo MRI s injekcí kontrastní látky
Tyto studie jsou předepsány pacientům, pokud výše uvedené metody neposkytují dostatečně informativní výsledky.
V některých obtížných případech, zejména pokud jiné diagnostické metody neposkytly jasný výsledek, lze provést studii pomocí laparoskopického přístupu. Jedná se o minimálně invazivní chirurgický zákrok, při kterém lékař zavede tenkou hadičku s kamerou přes malý řez v břišní stěně, aby vizuálně určil polohu varlat.
Diagnostika kryptorchismu a jeho včasná léčba jsou zásadní pro zdraví chlapců a zachování jejich budoucí reprodukční funkce. Rodiče by měli okamžitě konzultovat lékaře, pokud existují varovné signály nebo podezření, že by jejich dítě mohlo mít tento stav, aby byl zajištěn zdravý vývoj.
Proč je nutné léčit kryptorchismus u dětí?
Kryptorchismus je diagnóza, která vyžaduje pečlivé sledování během prvních šesti měsíců nebo roku života chlapce. Zpravidla se do tohoto věku u 2/3 dětí s potvrzeným kryptorchismem situace bez vnějšího zásahu zlepšuje. Pokud však potíže přetrvávají, dítě vyžaduje léčbu, aby se zabránilo neplodnosti nebo zhoubnému novotvaru pohlavních žláz (rakovina varlat), protože kryptorchismus může způsobit tyto hrozné nemoci.
Léčba pro diagnózu kryptorchismu
Pokud je diagnóza stanovena, léčba je indikována po dosažení věku 1 roku dítěte. Před tímto věkem je ve většině klinických případů pozorována spontánní náprava situace nebo pomocí konzervativní terapie ve formě masáží a léčebných cvičení k posílení svalů pánevního dna.
Taktiku léčby volí ošetřující lékař na základě diagnostických údajů a aktuálního stavu pacienta. V některých případech se používá léčivá hormonální terapie předepisující průběh injekcí lidského choriového gonadotropinu. Pokud se ukáže, že korekce léků je neúčinná nebo v případech abdominálního kryptorchismu, lékaři se uchýlí k chirurgickému zákroku, když dítě dosáhne věku asi dvou let. Operace k nápravě kryptorchismu se nazývá orchiopexie. Tento standardní typ chirurgického zákroku, který umožňuje zachování reprodukční funkce, provádějí specialisté z dětského uroandrologického oddělení Výzkumného ústavu urologie a intervenční radiologie pojmenovaného. NA. Lopatkina. Oddělení vytvořilo pohodlné podmínky pro společný pobyt dítěte a rodičů, včetně herny a útulných dvoulůžkových a jednolůžkových pokojů. Léčba probíhá v souladu s klinickými doporučeními a plně v souladu se standardy a postupy poskytování lékařské péče.

Léčba dětských urologických onemocnění se provádí podle povinného zdravotního pojištění pro občany Ruské federace. Získat doporučení k hospitalizaci ve Výzkumném ústavu urologie a intervenční radiologie pojmenovaném po. NA. Lopatkino, musíte se objednat k dětskému urologovi-andrologovi v Konzultačním a diagnostickém centru. Na základě výsledků konzultace s odborným lékařem a souboru vyšetření se koná lékařská konzultace ke stanovení postupu hospitalizace. Schůzku si můžete domluvit na telefonním čísle +7 (499) 110-40-67 nebo pomocí online formuláře.
















