Osteochondróza patří spolu se spondylózou a spondyloartrózou do skupiny závažných degenerativních onemocnění, které se vyskytují zejména u závodních sportovců. Degenerativně-dystrofický proces u osteochondrózy postihuje kost, vazivově-chrupavčité tkáně a vede k protruzi a hernii (protruzi, prolapsu) meziobratlové ploténky, k její kalcifikaci a patologii vazů (ligamentóza) pohybových segmentů páteře. Následně vzniká deformující spondylóza nebo spondyloartróza doprovázená degenerativně-dystrofickými změnami chrupavkové tkáně a deformací kloubů. Při rozvoji osteochondrózy hrají roli takové traumatické faktory, jako je nadměrné úsilí sportovce při zvedání závaží, trhavé pohyby zpět (s nadměrným úsilím) a ohýbání trupu dopředu, ostré zatáčky při vstávání z dřepu nebo polovičního dřepu, trauma a mikrotrauma. velkou roli. Nadměrná fyzická aktivita je často dána individuálními strukturálními charakteristikami pohybového aparátu a v souvislosti s tím i charakteristikou lokomoce. V tomto případě přispívající faktory jsou nízká teplota vzduchu, vysoká vlhkost, předchozí fyzická nečinnost, nedostatečné zahřátí a rozcvičení, emoční stav sportovce, vrozené vady stavby obratle, vrozená méněcennost (anomálie) meziobratlových plotének. , cévní anomálie, autoimunitní procesy, revmatoidní léze, poruchy mikrocirkulace, funkční stav svalového systému, sklon ke svalovým křečím, přítomnost chronické infekce. — Klinický obraz osteochondrózy –spojené s etapami jeho vývoje. V počátečním stádiu (stadium spondylózy) dochází ke kalcifikaci (osifikaci) předního podélného vazu a tvorbě osteofytů (kostních výrůstků) v něm. Osteofyty mohou být nasměrovány do vertebrálního (míšního) kanálu, a tím poranit nervový kořen v intervertebrálním otvoru. V další fázi (stadiu spondyloartrózy) se v meziobratlových kloubech objevují nové výrůstky kostní tkáně pod vlivem metabolických poruch (dystrofie), systematického traumatu, mění svůj tvar a tvar vertebrálních procesů. To znamená, že artróza nastává s poškozením kořenů míšních nervů. Stádium pravé osteochondrózy je charakterizováno rozvojem degenerativních procesů v těle obratle, jeho kloubně-vazivovém aparátu a meziobratlové ploténce. Může být považován za polokloub, ve kterém lze za kloubní dutinu považovat nucleus pulposus (obsahující synoviální tekutinu). Hyalinní ploténky obratlových těl jsou srovnávány s kloubními plochami, vazivový prstenec se rozpadá jako kloubní pouzdro (G.S. Yumashev, 1990). Degenerace ploténky začíná snížením hydrofilnosti jeho pulposus nucleus, což vede k jeho zploštění (snížení výšky). To vede ke zhoršení tlumení nárazů a pohybu nucleus pulposus v ploténce. Tak vznikají výčnělky nebo výhřezy meziobratlové ploténky. Degenerativní proces vede k prasknutí hyalinních plotének a postupně postihuje těla sousedních obratlů. Klinické projevy vznikají přechodem degenerativního procesu na zadní část vazivového prstence meziobratlové ploténky a zadního podélného vazu. Zadní protruze meziobratlové ploténky (protruze), pokud k ní dojde, vede ke stlačení nervových kořenů. Dochází k podráždění, stlačení a v těžších případech k přerušení vedení kořenem. Podráždění a stlačení jsou doprovázeny bolestí. Při přerušení vedení vzniká radikulární paralýza. Fáze podráždění a komprese je charakterizována zhoršenou cirkulací, žilní stagnací a edémem a rozvojem fibrózy membrán pojivové tkáně v oblasti komprimovaného kořene. — osteochondrózykrční páteř. Je charakterizována ranní (po spánku) bolestí krku. Zesilují při pokusu o otočení hlavy. Někdy jsou tyto pohyby doprovázeny pocitem křupání. Dochází k výraznému omezení hybnosti páteře, bolestivosti při palpaci paravertebrálních bodů a poklepu trnových výběžků. Komprese vertebrální tepny a její deformace výrůstky kostí a pojivové tkáně (velmi vzácně kýla) je doprovázena stížnostmi na závratě, nevolnost, bolesti hlavy v týlní oblasti, šířící se do temporo-parietální oblasti. Jsou pozorovány poruchy spánku. Při vyšetření se upozorňuje na záklon hlavy na postiženou stranu a pozoruje se oploštění krční lordózy. Svaly na postižené straně jsou při dotyku bolestivé. Při tlaku na hlavu nakloněnou k rameni dochází k bolesti. Při zhoršování stavu pacienta se bolest šíří na vrcholy lopatek, v těžkých případech se objevuje slabost paží, prstů a pocit necitlivosti. Důkladné neurologické vyšetření, radiografie, angiografie, ultrazvuk, magnetická rezonance, nám umožňuje učinit konečný závěr. V tomto případě je zvláště dostupný ultrazvuk, který často umožňuje formulovat konečnou diagnózu. Je však třeba poznamenat, že informační obsah této metody výrazně závisí na kvalifikaci lékaře provádějícího výkon. Pro ilustraci možností metody je navržen protokol pro ultrazvukové vyšetření krční páteře basketbalisty Sergeje K. (mistr sportu, věk 30 let). Protokol pro ultrazvukové vyšetření páteře: Byly odhaleny strukturální změny ve formě zhutnění a fragmentace nuclei pulposus, ztenčení vláknitých prstenců a snížení výšky všech plotének. Stupeň závažnosti změn je průměrný u C 3-4, C 4-5, výrazný u C 5-6, C 6-7. Páteřní kanál podléhá deformaci a je zúžen na úrovni C 5-6 a C 6-7. Defekt vazivového prstence o šířce 5 mm a vyboulení kontury ploténky po oblouku malého poloměru s deformací paramediánu páteřního kanálu vpravo (3 mm), v úrovni C 5-6. V úrovni C 6-7 disk prolapsuje paramediánně doleva (1,5 mm), bez ruptury vazivového prstence. Zkouška flexe – antelistéza těla C -3 o 3 mm. Diagnóza:Běžná osteochondróza krční páteře. Výhřez paramediálního disku C 5-6 vpravo, protruze paramediálního disku C 6-7 vlevo. Známky nestability v segmentu C 3-4 ve formě antelestézy těla C 3. Lékař: E.M. Ermak, Dr. Miláček. věd, profesor. Metoda magnetické rezonance(MRI) udělal skutečnou revoluci v diagnostice mnoha patologických stavů. Budoucnost ve výzkumu a léčbě poraněných lidí trpících patologií páteře, kardiovaskulárními, onkologickými a dalšími onemocněními je nepochybně v této metodě. Za vytvoření této metody byla v roce 2003 udělena Nobelova cena (za fyziologii a medicínu) chemikovi Paulu Lauterburovi a fyzikovi Peteru Mansfieldovi. Pokrok ve studiu atomů, molekul, genů a buněčných organel je dnes možný pouze s pomocí nukleární magnetické rezonanční spektrometrie. Účinek je založen na skutečnosti, že složení a strukturu jakékoli tkáně lze určit aktivací jader hlavních chemických organogenních prvků (uhlík, vodík, kyslík). Výhodou metody oproti rentgenovému vyšetření je, že umožňuje získat snímky radiolucentních tkání – svalů, šlach, vazů, meziobratlové ploténky, kloubních pouzder. Nyní můžete jasně vidět srdeční komory, nejmenší cévy (rozlišení až 300 mikronů), jejich patologické změny, hematomy, abscesy, poranění, výčnělky, vyhřezlé meziobratlové ploténky atd. ve velmi raném stádiu. MRI zaujímá vedoucí postavení v diagnostice srdečních vad, anomálií aorty a dalších cév. Je možné měřit průtok krve, objem srdeční komory a hmotu komor. Touto metodou lze zaznamenat proces svalové kontrakce za účelem zjištění složení svalových vláken. Metoda je neinvazivní a pro člověka zcela bezpečná. — Osteochondróza hrudní páteře. ЗNemoc je charakterizována řadou příznaků. Bolesti páteře se objevují během spánku a při dlouhodobém cvičení. Bolest může zmizet při chůzi. V mezilopatkovém prostoru a lopatce se objevuje bolestivá bolest a bolest ozařuje jako mezižeberní neuralgie. Bolest zesiluje hlubokým nádechem a poklepáváním na trnové výběžky hrudních obratlů. Dlouhotrvající poruchy prokrvení v důsledku bolestivých impulsů způsobují zvýšenou lámavost nehtů, suchost a šupinatění kůže, zhoršené pocení, zimomřivost a snížení teploty distálních částí dolních končetin. Může se objevit bolest v oblasti srdce, mělké dýchání a pocit tísně na hrudi. Gastralgický syndrom s bolestí v epigastrické oblasti je také možný. — Osteochondróza bederní páteře Sportovci tuto patologiipozorován zvláště často aje svázanás chronickým nebo akutním traumatem. Klinické projevy jsou způsobeny především protruzí, výhřezem meziobratlových plotének a nestabilitou. Bolest je často lokalizována v bederní nebo gluteální oblasti a na zadní straně stehna. Zesilují při náhlých pohybech a kašli. Během exacerbace pacient zaujímá nucenou polohu (antalgickou polohu) – leží na zádech nebo na boku s pokrčenými koleny, někdy téměř na všech čtyřech, s polštáři pod břichem. Pokles nebo nepřítomnost bederní lordózy je stanovena vizuálně. Tonus paravertebrálních svalů se zvyšuje, jsou identifikovány body paravertebrální bolesti a při poklepu je zaznamenána bolest v trnových výběžcích. Pozitivní je „Lassegueův symptom“ – v poloze na zádech bolest při zvedání narovnané nohy a její vymizení s následným ohnutím kolene. Při zvedání zdravé nohy se na postižené straně objeví bolest – “Bechtěrevův symptom.” Objevují se poruchy bolesti a hmatové citlivosti (parestézie, dysestézie), pocity „lezoucí husí kůže“, mravenčení v gluteální oblasti, na stehně, bérci, chodidle, ztráta reflexů, myotonie, slabost odpovídajících (kořenových) svalů a jejich atrofie. Méně časté jsou poruchy reflexu. Principy a metody léčby osteochondrózy. Léčba osteochondrózy je komplexní a je zaměřena na odlehčení páteře a odstranění bolesti, obnovení normálního svalového tonusu páteře, odstranění svalových křečí a normalizaci prokrvení. Je nutné bojovat s projevy zánětu a patobiochemickými změnami v postižených segmentech páteře. V první řadě je pro odlehčení páteře a snížení intradiskálního tlaku nutné poskytnout pacientovi maximální odpočinek. V tomto případě jsou optimalizovány podmínky pro zjizvení ruptur ve vazivovém prstenci. Za tímto účelem je pod matraci umístěn dřevěný štít, jehož hlavový konec je zvednutý, což zajišťuje trakci s váhou vlastního těla. Pacient je fixován měkkými kroužky v podpaží. Délka procedury je 5-6 hodin denně, po dobu 3-4 týdnů. Účinnou metodou je vyložení zadních úseků meziobratlové ploténky ohnutím nohou v kyčelních a kolenních kloubech. Kombinace těchto metod je možná. Pozornost je často zaměřena na odstranění bolesti, k čemuž se používá široká škála různých analgetických farmakologických látek. Mnoho léků pouze dočasně ulevuje nebo snižuje bolest, aniž by odstranila její příčinu – spasmus zádových svalů, který způsobuje deformaci páteře a bolest. Do kategorie urgentních léků patří myorelaxans Mydocalm. Jde o centrálně působící myorelaxans, působí lokálně anesteticky, stabilizuje membrány a zvyšuje periferní prokrvení. Maximální koncentrace léčiva v krvi, užívaného ve formě tablet, je dosaženo po 0,5-1 hodině a v tomto časovém období bolest prudce klesá. Mydocalm je účinný při léčbě zvýšeného svalového tonusu a křečí příčně pruhovaných svalů, které se u některých sportovců často vyskytují při velké zátěži. Tento sklon ke svalovým křečím doprovází spondyloartrózu, spondylózu a je pozorován u cervikálních, bederních syndromů a artrózy velkých kloubů. Jak dosvědčují naše zkušenosti s používáním tohoto účinného léku, pod jeho vlivem se upravuje zvýšený svalový tonus, svalové kontraktury se výrazně snižují nebo eliminují. Tím se odstraní příčina bolesti. Pro sportovce je zvláště důležité, že mydocalm na rozdíl od jiných myorelaxancií nepůsobí hypnoticky. V důsledku toho nesnižuje úroveň koncentrace sportovce ani rychlost jeho reakce. Nimulid, dimexid, Traumeel-Sa další protizánětlivé léky snižují bolest a normalizují metabolické procesy. Obnovení mikrocirkulace je usnadněno trentalem, pentoxifylinem a dalšími prostředky s podobnými účinky na tělo. Poruchy krevního zásobení a hypoxie pozorované u osteochondrózy, která stimuluje hyperprodukci volných radikálů, vyžadují antioxidační a antihypoxickou terapii. K tomuto účelu se používají multivitaminy, vitamíny E a C, Actovegin, zelený čaj, kakao, obsahující největší množství polyfenolů a bioflavonoidů. Stimulační terapie zahrnuje injekce vitamínů B-6, B-12, rumalonu, arteparonu. Techniky postizometrické relaxace (PIR), mobilizace a manuální terapie jsou zvláště účinné při léčbě a následné rehabilitaci osob s osteochondrózou. Na vzniku „funkčního bloku“ se podílejí svaly obklopující kloub, které jsou u pacienta ve stavu lokální hypertonie. Jeho odstranění odstraňuje poruchy mikrocirkulace a svalově-tonické poruchy (G.A. Shorin, V.I. Shaldin, 1999). Obnovení pohyblivosti v kloubech a odstranění funkčního bloku probíhá ve 3 fázích (relaxační, mobilizační a manipulační). Postizometrická relaxace (PIR). Jak známo, krátké (po dobu 5-8 sekund) a mírné statické napětí protahovaného svalu v kombinaci s jeho následným pasivním protažením (po dobu 8-10 sekund) dává efekt postizometrické relaxace tohoto svalu. Několik opakování určitého souboru takových technik poskytuje trvalou relaxaci a úlevu od bolesti. Indikace postizometrických relaxačních technik: – poly- a monosegmentální, středně nebo silně bolestivé funkční bloky libovolné lokalizace; — svalově-tonické změny u bolestivých svalových syndromů jakékoli lokalizace; – zkrácené svaly s regionální posturální svalovou dysbalancí. Izometrická kontrakce se provádí při nádechu se zadržením dechu (až 8 sekund). Následná relaxace se provádí pomalým výdechem (10 sekund). Statická zátěž (izometrická práce) a pasivní protažení svalu se opakuje 3-5x, dokud se nedostaví analgetický účinek a příslušný sval se neuvolní. Po zaškolení mohou pacienti provádět PIR samostatně. Mobilizace.Jedná se o pasivní pohyb v kloubu na fyziologické hranici. Provádí se lehkými pružnými pohyby a bez bolesti. Před zahájením procedury musí pacient zaujmout výchozí pozici příznivou pro trakci. Poskytuje celkovou a regionální svalovou relaxaci. Dále vlastní mobilizace začíná tahem (protahováním), aby se zvětšila vzdálenost mezi kloubními plochami. Fyzioterapeutické hardwarové léčebné metody také cílí na hyperémii hlubokých tkání. Jsou to diadynamické proudy, elektroforéza, sinusově modulované proudy, magnetoterapie, baroterapie, laseroterapie, teplo, kryoprocedury, akupresura, akupunktura, vakuoterapie, osteopatie, měkký límec, cervikální trakce (2x denně, dva týdny). V akutním období je nutný klid na lůžku, léky proti bolesti, mydocalm, tablety, čípky, blokády analgetiky, suché teplo), případné předepsání diuretik, lehká trakce. V budoucnu, když bolest ustoupí, blokáda s anestetickými roztoky, následovaná protažením svalů, dimexidem s novokainem. Účinným prostředkem pro obnovu funkcí chrupavkové tkáně při osteochondróze je použití chondralonu, chondroxidu, structum, terraflexu aj. Existují informace o vysoké účinnosti použití citaminů, zejména chondraminu. Exacerbace cervikální radikulitidy se obvykle opakují měsíčně, pokud nejsou prováděna pravidelná preventivní opatření. Pro jejich prevenci jsou zvláště účinné ortopedické polštáře, pravidelné masáže a postizometrické relaxační techniky. Při prvních příznacích exacerbace může měkký krční límec, medikamentózní léčba, trakce a postizometrické relaxační techniky zabránit plnému rozvoji onemocnění. — Spondylóza Toto pomalu se rozvíjející onemocnění je založeno na patologickém procesu ve vazivovém prstenci a předním podélném vazu při zachování elastických vlastností nucleus pulposus. Kalcifikace předního podélného vazu vede k tvorbě osteofytů. Primárně jsou postižena vnější vlákna anulus fibrosus. Tyto jevy jsou způsobeny adaptivní reakcí těla na nadměrný stres. Klinický obrazspondylóza se projevuje střední bolestí páteře. Poruchy mikrocirkulace v oblasti nervových kořenů iniciují výskyt radikulárního syndromu. Možné omezení pohyblivosti páteře v bederní oblasti. Léčba onemocnění konzervativní, založené na principech popsaných výše a využívající prezentované metody. Protizánětlivé léky, analgetika, vitamíny atd. — Spondylartróza Onemocnění je deformující artróza kloubů páteře a je obvykle důsledkem statické poruchy při osteochondróze a skolióze. Kombinace osteochondrózy a deformující artrózy meziobratlových kloubů vede ke zmenšení vertikálních a horizontálních rozměrů intervertebrálního foramenu. To je nebezpečné zejména při postižení krční páteře. Hlavní příčinou onemocnění je osteochondróza a skolióza, ale je také pozorována při nesrůstání vertebrálních oblouků, spondylolistéze a tropismu kloubních procesů. Klinický obraz spondyloartrózy. Je charakterizována typickou lokalizací bolesti v paravertebrálních bodech v postižené oblasti, omezenou pohyblivostí páteře a reflexním svalovým napětím. Bolest se objevuje nebo zesiluje při dlouhodobém cvičení. Krátké pohyby snižují bolest. Léčba. Analgetika, elektroforéza s novokainem, lidázou, manuální terapie, fyzioterapie (amblypulse, laserové zařízení atd.).
10.11.2018. 262.66. 47 XNUMX kb XNUMX Gnoseologia.doc
14.03.2016. 316.24. 2094 XNUMX kb XNUMX Gosy.docx
03.04.2015. 1.44. 17 XNUMX Mb XNUMX Joakhim_Verdin_Zhizn_bez_edy.pdf
30.04.2019 77.82 kb 7 kursovaya_po_fizioloii.doc
02.04.2015. 97.79. 15 XNUMX kb XNUMX Lektsii_po_PMP.doc
14.03.2016 6.07 Mb 139 Meditsinskoe_obespech_prof_sporta_2015.doc
03.04.2015. 297.73. 24 XNUMX kb XNUMX menedzhment_DOSROChNO.docx
02.04.2015. 160.26. 7 XNUMX Kb XNUMX metodichka.doc
03.04.2015. 6.93. 4 4 Mb XNUMX Metodika_Kulturizma_Programma_Lider_k_XNUMX_lk.doc
03.04.2015. 83.69. 8 XNUMX kb XNUMX muzhiki.docx
02.04.2015. 1.63. 14 XNUMX MB XNUMX NEOTLOZhNAYa_MEDITsINSKAYa_POMOSch.doc
Chcete-li pokračovat ve stahování, musíte předat captcha:

Osteochondróza páteře je degenerace (podvýživa) tkání meziobratlové ploténky s oslabením jejích vlastností tlumících nárazy. Při osteochondróze se zejména při zátěži zhoršuje fixační schopnost páteře, tedy stav paravertebrálních svalů a vazů. Nejprve dochází k dehydrataci nucleus pulposus a metabolickým poruchám v chrupavce. Výsledkem je, že ploténka ztrácí pružnost, vysychá, zmenšuje se a nevydrží fyzickou aktivitu. Například vertikální síla 500 kg vede k prasknutí zdravé ploténky, což bylo experimentálně potvrzeno. U osteochondrózy stačí k podobnému účinku axiální zatížení 200 kg.
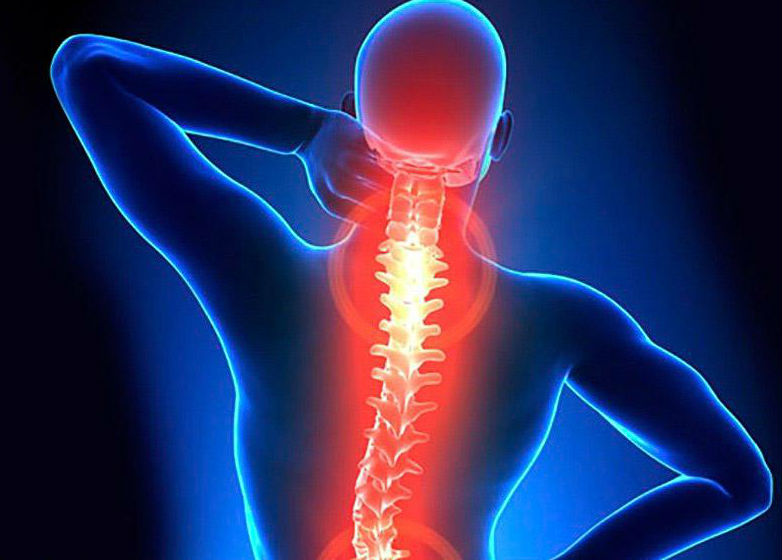
Procesy degenerace meziobratlové ploténky při dalším rozvoji osteochondrózy mají za následek kompenzační změny v tělech, kloubech a vazech se zapojením cév, svalů a nervů do patologického procesu. Při účinné léčbě dochází k fibrotizaci (tvrdnutí) ploténky s její samofixací: bolest odezní, pohyblivost páteře se vrací a člověk se cítí zdravý.
Neurochirurg A.I.Osna navrhl v roce 1971 klasifikaci stadií osteochondrózy na základě dlouhodobých zkušeností s jejím studiem a chirurgickou léčbou.
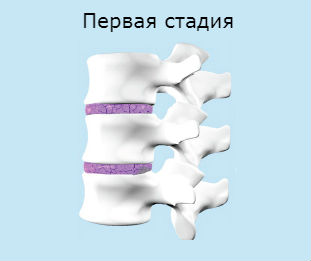
Stupeň I – intradiskální pohyb jádra se vyskytuje více než normálně, což vede k natažení nebo stlačení vláknitého prstence.
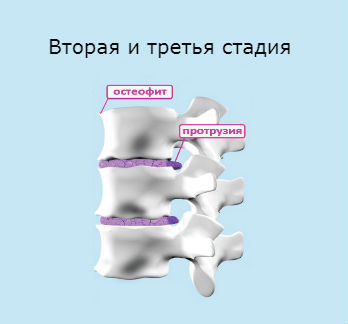
Stádium II – vznikají trhliny ve vazivovém prstenci a nestabilita postiženého segmentu páteře.
Stádium III – dochází k úplné ruptuře ploténky s výhřezem kýly, zánětlivý proces s možným tlakem na nervy a cévy.
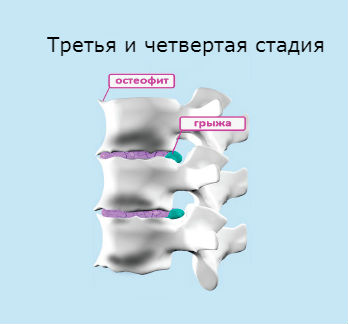
Stádium IV – dochází k degenerativnímu poškození dalších složek meziobratlové ploténky s přidáním spondylózy, spondyloartrózy a dalších kompenzačních změn.
spondyloartróza (artróza kloubů páteře)
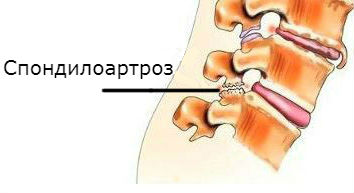
Vzniká z nesprávného rozložení vertikálního zatížení v důsledku poklesu výšky meziobratlové ploténky. Zploštělý kotouč snižuje vzdálenost mezi fasetovými spoji. Jsou přetěžovány a zničeny rozvojem artrózy. Výsledkem artrózy je poškození kniskoidních kloubů páteře, které blokuje kloub a způsobuje bolest.
Spondylóza
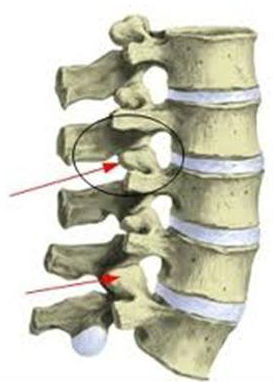
Onemocnění páteře charakterizované deformací obratlů v důsledku růstu kostní tkáně na jejich povrchu ve formě výčnělků a trnů. Spondylóza fixuje oblast, která je vystavena přetížení, což způsobuje podráždění nervových zakončení vaziva. Pacienti pociťují tupou, bolestivou lokální bolest a tíhu v páteři. Spondylóza je doprovázena svalovým napětím kolem pohybového segmentu a tyto dva fixační mechanismy pak nejen prohlubují bolest, ale také zhoršují tlumicí funkci páteře a narovnávají její fyziologické křivky. V počátečních stádiích osteochondrózy se svaly napínají, znehybňují a chrání páteř a vytvářejí místní svalový korzet. V pozdějších stádiích je imobilita podporována nevratnými změnami ve svalech, okolních tkáních a spondylózou.
Svalový syndrom
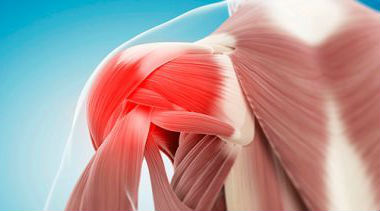
U osteochondrózy je spojena s tím, že z postiženého motorického segmentu jdou do svalů patologické dráždivé impulsy, což spolu s jejich dynamickým přetížením způsobuje tonickou křeč. Tyto nervové impulsy způsobují cévní křeče a nejprve dochází k bolesti a poté se samotné svaly mění kvůli poruchám jejich prokrvení. Objevují se zhuštěné provazce obsahující husté a bolestivé uzliny (Cornelius), oblasti hypertonie nebo husté myogelózy. Vznikají tzv. spoušťové zóny, jejichž tlak způsobuje ostrou, rozšířenou bolest.
Takže s osteochondrózou nejprve oslabují fixační schopnosti meziobratlového disku, což je kompenzováno svaly a vazy. Pokud budou nepříznivé faktory v budoucnu pokračovat ve svém destruktivním působení, pak se kompenzační schopnosti upevňovacích prvků ukáží jako nedostatečné. V tomto případě v pozdějších stádiích onemocnění klesá svalová fixace, natahují se vazy a vytváří se nadměrná pohyblivost v segmentu pohybu páteře. Nadměrná pohyblivost způsobuje větší než normální pohyb sousedních obratlů vůči sobě navzájem. Například v okamžiku extenze těla se nadložní obratel posune dozadu, což se u zdravé páteře nestává. Vlivem patologické pohyblivosti, při které dochází k poranění obratlových těl, a hrubého napětí vazů dochází ke zhuštění koncových plotének obratlových těl a rozvoji jejich sklerózy. V důsledku toho dochází k chronickému růstu kostní tkáně obratlových těl, čímž se kompenzačně zvětšuje jejich povrch a snižuje se zátěž. Tyto přerostlé kostní trny se nazývají osteofyty. Spondyloartróza, spondylóza, pseudospondylolistéza a osteofyty ukazují na pozdní stadia osteochondrózy.
Je třeba poznamenat, že výše uvedené příznaky osteochondrózy se nemusí klinicky objevit a jsou pouze náhodně detekovány na rentgenových snímcích. Tyto jevy mohou být důsledkem přirozeného stárnutí páteře a nemusí být doprovázeny nepříjemnými pocity. Existuje však další varianta průběhu osteochondrózy s intenzivní bolestí, která mučí pacienty od mladého věku. Rozdíl mezi oběma variantami průběhu onemocnění je zásadní a spočívá v patologicky časném stárnutí páteře. Klinické projevy osteochondrózy jsou určeny tím, že v tomto případě stupeň rozvoje kompenzačních změn zaostává za intenzitou přirozeného poklesu výšky disku.
















