Program CHECK-UP „Gastroenterologie“ – 10,800 XNUMX rublů.
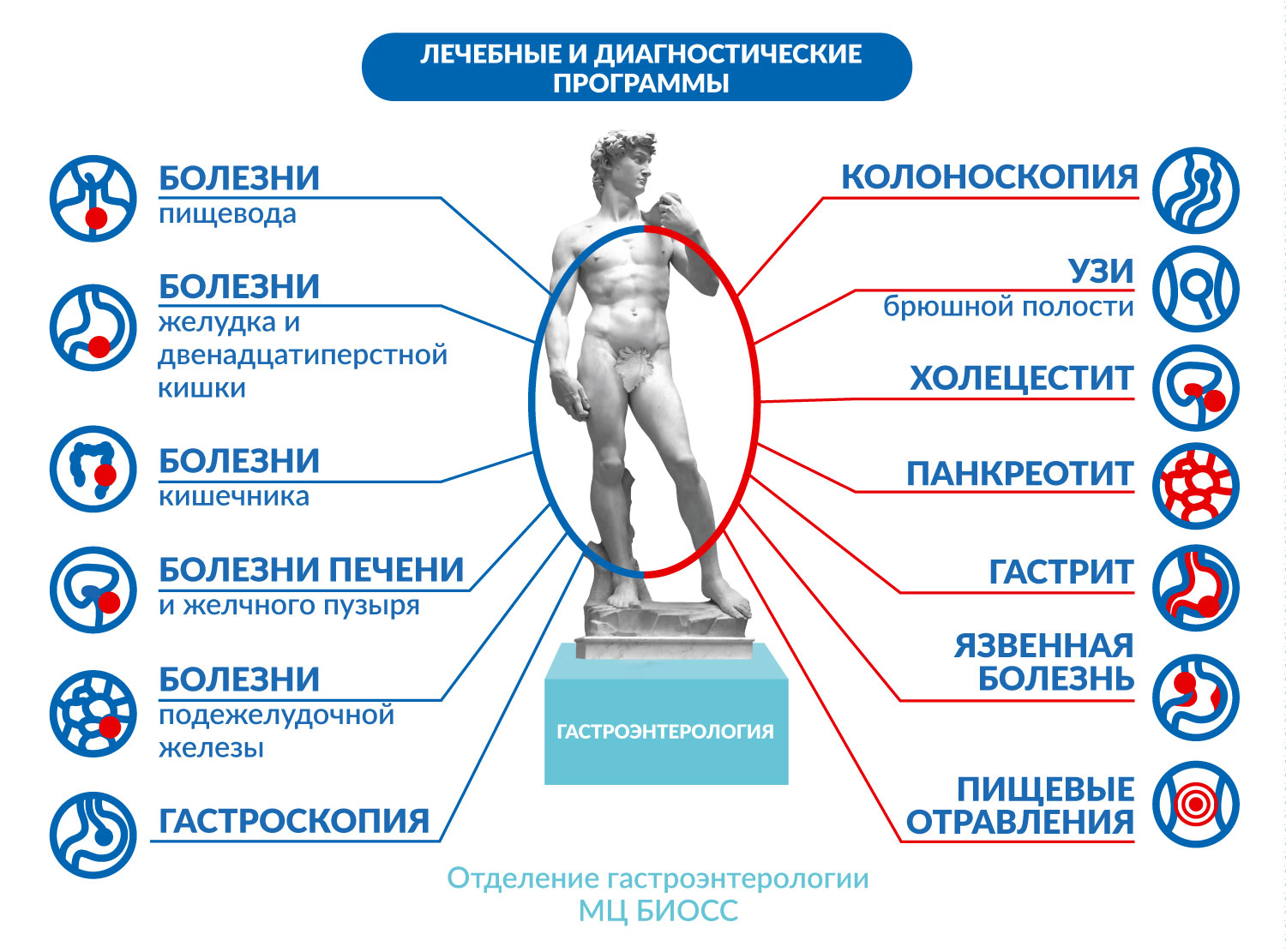
Nemoci jícnu.
Mezi nejčastější onemocnění jícnu patří gastroezofageální refluxní choroba (GERD), ezofagitida, Barrettův jícen a rakovina jícnu. Příznaky a průběh onemocnění jícnu jsou podobné. „Zlatým standardem“ pro diagnostiku je endoskopie.
Popis postupu při návštěvě gastroetrologa
Na naší klinice je na schůzku s gastroenterologem vyhrazeno 30 minut. Konzultace s gastroetrologem zahrnuje rozhovor s pacientem, vyšetření (palpace, poklep, auskultace), objasnění obtíží a studium údajů z předchozích studií. Proto doporučujeme vzít si s sebou výsledky všech dříve provedených studií. To se týká rentgenových snímků, MRI snímků, výsledků endoskopických vyšetření atd. Protože Gastroenterolog může mít podezření na většinu onemocnění během schůzky po výslechu a vyšetření pacienta. Bude lepší, když si předem, před konzultací, vezmete kus papíru a podrobně uvedete své stížnosti a historii vaší nemoci. To vám pomůže nezapomenout na nic důležitého během rozhovoru s lékařem.
V případě potřeby vám nabídneme provedení následujících studií:
- Obecný (klinický) a biochemický krevní test je nezbytný pro diagnostiku anémie z nedostatku železa u chronické atrofické gastritidy, identifikaci skrytého krvácení (eroze, peptické vředy), stanovení závažnosti zánětlivého procesu atd.
- Ultrazvuk břišních orgánů, ultrazvuk žlučníku s funkčními testy.
- Ezofagogastroduodenoskopie – gastroskopie umožňuje lékaři vizuálně určit poruchy sliznice trávicího traktu (GIT), eroze a vředy, přítomnost hiátové kýly, identifikovat polypy a další novotvary.
- Kolonoskopie – gastroskopie umožňuje lékaři vizuálně identifikovat poruchy sliznice tlustého střeva, eroze a vředy, identifikovat polypy a jiné novotvary.
- Rentgen břišních orgánů – umožňuje odhalit neprůchodnost trávicího traktu, známky akutní adhezivní střevní obstrukce.
- CT a MRI břišních orgánů – tyto metody výzkumu pomáhají určit přesnou polohu a rozsah patologického procesu. Použití kontrastu nám umožňuje identifikovat stupeň poruch krevního oběhu v gastrointestinálním traktu.
- Jiné specifičtější studie a analýzy jsou také možné.
Klinické příznaky:
- Bolest za hrudní kostí různé intenzity, může být konstantní nebo přerušovaná, je často spojena s příjmem potravy nebo tekutin a může vyzařovat do zad, pod lopatku.
- Dysfagie – pocit tlaku, plnosti, plnosti, knedlík za hrudní kostí nebo v krku; potíže s polykáním tekuté potravy a vody.
- Pálení žáhy
- Říhání.
- Někdy se může objevit zvracení, hlavně ráno.
- Časté škytavky.
Neléčené komplikace:
- Eroze a vředy jícnu.
- Krvácení z jícnu s erozivními/ulcerózními lézemi.
- Zhoubné novotvary jícnu.
- Barrettův jícen.
Nemoci žaludku a dvanáctníku.
Mezi nejčastější onemocnění žaludku a dvanáctníku patří chronická gastritida a duodenitida (Hp-asociovaná, autoimunitní, atrofická), erozivní gastritida, žaludeční nebo dvanáctníkové vředy a rakovina žaludku. Příznaky a průběh onemocnění žaludku a dvanáctníku jsou podobné. „Zlatým standardem“ pro diagnostiku je endoskopie. Často dochází k nebolestivému až asymptomatickému průběhu onemocnění žaludku a dvanáctníku, včetně vředů a rakoviny žaludku.
Klinické příznaky:
- Periodická bolest různé intenzity v epigastrické oblasti 1-2 hodiny po jídle, může se objevit bolest žaludku nalačno („hladová“ bolest), v noci.
- Pálení žáhy, kyselé říhání.
- Kyselá nebo kovová chuť v ústech.
- Snížená chuť k jídlu.
- Nevolnost, zvracení.
- Dunění, nadýmání.
- Změny stolice (zácpa, průjem).
- Těžkost, roztažení žaludku po jídle.
Neléčené komplikace:
- Erozivní nebo ulcerózní léze žaludeční sliznice, duodenum.
- Perforace vředu.
- Průnik vředu.
- Krvácení z vředu.
- Stenóza dvanáctníku.
- Rakovina žaludku.
Další diagnostika:
- Feritin, vitamín B12.
- Biopsie histologického materiálu během endoskopie.
- IgG protilátky proti Helicobacter pylori.
- Protilátky proti Helicobacter pylori ve stolici.
Onemocnění střev.
Z chronických střevních onemocnění se rozlišují nespecifická ulcerózní kolitida a Crohnova choroba. Změny ve fungování střev (kolitida) jsou v naprosté většině případů sekundární, spojené s onemocněními horní části gastrointestinálního traktu (žaludek, dvanáctník, žlučník, slinivka, helmintické zamoření) a ne vyžadují nezávislou léčbu. Při nekontrolovaném nebo dlouhodobém užívání antibiotik se může vyvinout dysbióza nebo dokonce pseudomembranózní kolitida, kterou musí léčit odborník.
Klinické příznaky:
- Řídká stolice s krví, hlenem, hnisem od 10 do 20-40 r/den.
- Křečovité bolesti v břiše difuzní povahy se objevují nebo zesilují před vyprazdňováním a ustupují po stolici.
- Hubnutí, slabost, horečka, ztráta chuti k jídlu.
- Často lze pozorovat bolesti kloubů, erythema nodosum, různé kožní léze, záněty očí, záněty ledvin, záněty dásní a jazyka.
Neléčené komplikace:
- Perforace tlustého střeva.
- Toxická dilatace tlustého střeva.
- Střevní krvácení.
- Striktury tlustého střeva.
- Střevní polypóza.
- Tvorba píštělí.
- Rakovina tlustého střeva.
Další diagnostika:
- Irrigoskopie, pokud fibrokolonoskopie není možná.
- Ultrazvuk břišních orgánů.
- EGDS.
Nemoci jater a žlučníku.
Z onemocnění jater a žlučníku jsou nejčastější dyskineze žlučových cest (může vést ke vzniku cholesterolových polypů, cholesteróza žlučníku, žlučové kameny), chronická cholecystitida (akalkulózní a kamenná), steatohepatóza, alkoholické onemocnění jater, cirhóza (v drtivé většině případů jako výsledek alkoholické onemocnění jater).
Klinické příznaky:
- Paroxysmální bolest různé intenzity v pravém podžebří, někdy v epigastrické oblasti, může být vyprovokována konzumací tučných, kořeněných jídel, alkoholu, stresu a může vyzařovat do pravého ramene nebo pravé lopatky.
- Nevolnost.
- Hořkost v ústech.
- Říhání.
- Zvracení
- Nadýmání, kručení v žaludku.
- Sklon k řídké, řídké stolici nebo zácpě.
- Těžkost v pravém hypochondriu.
- Žloutenka.
- Ztmavnutí moči.
- Zesvětlení výkalů.
Neléčené komplikace:
- Tvorba žlučových kamenů.
- biliární kolika.
- Akutní cholecystitida.
- Perforace žlučníku.
- Cholangitida.
- Sekundární biliární cirhóza jater.
- Reaktivní hepatitida.
Další diagnostika:
Pankreatická nemoc.
Nejčastějším onemocněním slinivky břišní je chronická pankreatitida, v poslední době však přibývá i případů rakoviny slinivky břišní. Časté příčiny onemocnění: pravidelná konzumace alkoholu, onemocnění žaludku, dvanáctníku, jater a žlučníku, velké množství jídla, tučná, smažená jídla, potraviny bohaté na rafinované „rychlé“ sacharidy, nedostatek bílkovin ve stravě, metabolismus lipidů poruchy.
Klinické příznaky:
- Bolest různé intenzity, může být lokalizována v epigastrické oblasti a levém hypochondriu, vyzařuje do dolní části zad, má povahu opásání, často je provokována konzumací tučných, kořeněných, sladkých jídel, alkoholu, čokolády, vyskytuje se nalačno nebo několik hodin po jídle, bolest ustupuje během půstu.
- Zvýšené slinění.
- Říhání.
- Nevolnost.
- Zvracení
- Nadýmání, kručení v žaludku.
- Může být přítomna nezformovaná, polotekutá stolice, někdy páchnoucí, kousky nestrávené potravy a mohou být pozorovány „lesklé“ výkaly.
Neléčené komplikace:
- Poruchy srdečního rytmu.
- Zhoršení průběhu hypertenze (krizový průběh).
- Náhlá srdeční smrt.
- Plicní otok.
- Chronické onemocnění ledvin vedoucí k selhání ledvin.
- Postižení s výrazným snížením kvality života.
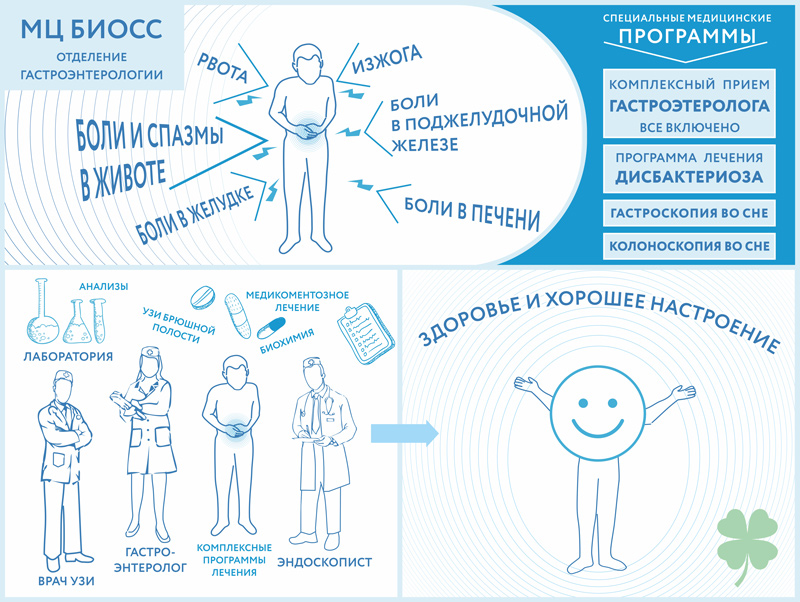
Příznaky gastroenterologických onemocnění
Bolest v oblasti břicha (žaludek, žlučník, játra atd.), bolest pod žebry, bolest z kořeněných a mastných jídel, zvracení, říhání, hořkost v ústech, říhání. Nadýmání, kypření v břiše, plynatost (zvýšené uvolňování plynů) Změna barvy stolice (zelená, bílá, černá atd.).
KONTROLNÍ program “Gastroenterologie”. Komplexní vyšetření u gastroeterologa.
* Na základě doporučení EAG /Evropské asociace gastroenterologů/, předních gastroenterologů Ruské federace, celoruských standardů, opírající se o mnohaleté zkušenosti našich lékařů, jsme vypracovali optimální Program primárního gastroenterologického vyšetření.
| Skladem! Cena programu je 10,800 XNUMX rublů. | ||
| Konzultace lékařů | Schůzka s gastroenterologem | 30 minut |
| Laboratorní testy | Kompletní krevní obraz | 10 minut |
| Celkový obsah bílkovin | ||
| Amyláza | ||
| Alkalická fosfatáza | ||
| AlAT | ||
| Kočka | ||
| Glukóza | ||
| celkový cholesterol | ||
| SO 19-9 | ||
| Celkový bilirubin | ||
| Přímý bilirubin | ||
| Vyšetření stolice na skrytou krev | ||
| rozbor moči | ||
| diagnostika | Diagnostická ezofagogastroduodenoskopie (EGDS) | 30 minut |
| Rychlý ureázový test | ||
| Ultrazvuk břišních orgánů (játra, žlučník, slinivka, slezina, ledviny) | 30 minut | |
Náklady na služby
| Úvodní/opakovaná schůzka s gastroenterologem | 2,050/1,600 rub. |
| Skladem! KONTROLNÍ program „Gastroenterologie“ Komplexní vyšetření gastroenterologa | 10,800 rublů. |
| Test na Helicobacter pylori | 1,200 rublů. |
| Ultrazvuk dutiny břišní (játra, žlučník, slinivka, slezina) | 2,900 rublů. |
| Program léčby dysbiózy | Jednotlivě |
| Skladem! Gastroskopie žaludku: normální/ve spánku | 3,900 / 8,400 rub. |
| Skladem! Normální střevní kolonoskopie/během spánku | 6,100 / 11,900 rub. |
| Odběr biomateriálu pro histologické vyšetření | 1,700 rublů. |
| Histologické vyšetření endoskopického materiálu | 3,276 rublů. |
| Histologické vyšetření endoskopického materiálu + Průkaz Helicobacter pylori | 3,781 rublů. |

Redaktorka a lékařka – Harutyunyan Mariam Harutyunovna.
Počet zobrazení: 1 400 021
Datum poslední aktualizace: 28.12.2023
Průměrná doba čtení: 7 minut
Normální stolice má tvar podlouhlé „klobásy“, konzistence je měkká a barva v různých odstínech hnědé 1. Neobvyklé žluté nebo oranžové zbarvení stolice může být zcela normální, 1 ale pokud je řídká žlutá stolice trvalým problémem nebo se vyskytuje příležitostně, může být důvod k lékařskému vyšetření. O příčinách žluté stolice při průjmu a léčbě průjmu hovoříme v článku.
Příčiny žluté stolice u dospělých
Hnědá barva stolice je způsobena „barvivem“ stercobilin 1. Vzniká ze žlučového enzymu bilirubinu po jeho rozkladu střevními bakteriemi 1 . Menší množství stercobilinu a různé nečistoty mohou dát stolici různé odstíny žluté 1. Pojďme zjistit, jak se to stane.
Onemocnění žlučníku
Když něco sníme, žlučník po částech vylučuje žluč. Tato synchronie je narušena zánětem žlučníku, jeho absencí nebo problémy s pohybem žluči žlučovými cestami (dyskineze) 10 . Žluč, která se dostane do střev v nevhodnou dobu, tam nenajde potravu, kterou je třeba strávit. Volná žluč urychluje práci střev a zvyšuje sekreci tekutiny do jeho lumen, takže výkaly se stávají tekutými 9. A protože „čistý“ bilirubin, který se nestihl přeměnit na stercobilin, vstupuje do stolice, dochází k průjmu a zlatožluté stolici 9,10.
Jídlo
Spotřebitelé mléčných výrobků často pozorují řídkou žlutou stolici 12 . Tuky a mléčný cukr v jejich složení jsou tráveny enzymy v trávicím systému. Ale pokud je ve stravě příliš mnoho mléčných výrobků, nemusí být dostatek enzymů. Část mléčného cukru není trávena a vzniká malabsorpční syndrom – poruchy trávení a vstřebávání. Projevuje se jako průjem se žlutou stolicí 12.
Při nadměrné konzumaci se může objevit žlutá řídká stolice 3:
- mléko živočišného původu;
- zakysaná smetana a jogurt;
- tvaroh a tvarohové výrobky;
- kefír, sražené mléko a acidophilus;
- tvrdé a měkké sýry;
- máslo.
Nedostatek laktázy
Někdy tělo není schopno trávit mléčný cukr kvůli nedostatku potřebného enzymu – laktázy. Problém je poměrně častý – 20 % lidí má nedostatek laktázy. Může to být vrozená vlastnost trávení, projev potravinové alergie nebo střevní onemocnění 3,8,12.
Nestrávená laktóza je fermentována střevními bakteriemi, ale část mléčného cukru zůstává nezpracovaná a když se dostane do stolice, zežloutne. Průjem je obvykle obtěžující i při velmi malé konzumaci mléčných výrobků a je doprovázen nadýmáním a bolestmi břicha 3,8.
Celiakie
Při celiakii tělo nesnese lepek – bílkovinu pšenice, žita, ječmene a ovsa 2. Na cereálie jsou bohaté nejen kaše z těchto obilovin, ale také běžné pečivo, těstoviny, pečivo, snídaňové cereálie, dokonce i „krabí“ maso a tyčinky 4 .
Pokud sníte lepkový produkt, dojde ve střevech člověka s celiakií k autoimunitní reakci: imunitní buňky napadají nejen lepek, ale částečně i střevní buňky 2,4. Příznakem této reakce je průjem se žlutou, pěnivou stolicí a velmi nepříjemným zápachem 2,4.
Některé drogy
Barva stolice se může změnit pod vlivem různých léků užívaných perorálně.
Po užití silných laxativ (senna, rebarbora) je možný průjem se žlutými výkaly. Průjem se obvykle objeví, pokud překročíte doporučené dávkování nebo užíváte lék příliš často 1,8.
Léky na hubnutí
Některé léky, jako je orlistat, narušují vstřebávání tuku z potravy, který je vylučován stolicí, což způsobuje žloutnutí stolice. Nemusí se objevit průjem, ale stolice se stává měkčí a objemnější 2.
Antibiotika
Průjem se zlatožlutou stolicí se často objevuje během antibiotické terapie nebo nějakou dobu po ukončení kúry 1. V tomto případě jsou změny barvy a konzistence stolice způsobeny tím, že antibiotika potlačují normální střevní mikroflóru a způsobují dysbiózu 1.
K poznámce!
Téměř vždy stolice mění barvu u těch, kteří nedávno podstoupili rentgen gastrointestinálního traktu. Před vyšetřením se člověku podá k pití křídová suspenze – síran barnatý, aby na rentgenu zviditelnil trávicí trakt. Ale když se dostane do stolice, síran barnatý jí dává světle žlutou nebo bílou barvu 1.
Střevní infekce
Stolice ve formě „hráškového pyré“ – tekutá, žlutooranžové barvy – je jasným příznakem břišního tyfu 1. Toto infekční onemocnění je způsobeno střevní bakterií Salmonella, která se obvykle přenáší potravou nebo vodou 5 .
Chronická onemocnění střev
Pokud je ve střevech chronický zánět, můžete pravidelně pociťovat rosolovitou zelenou nebo žlutou stolici spojenou s horečkou. A při hnisavých procesech v tlustém střevě nabývá stolice vzhledu kávy s mlékem nebo smetanou: sraženiny odumřelých imunitních a střevních buněk dodávají stolici světle žlutou barvu 1,11.
Léčba
Protože příčiny žluté řídké stolice jsou různé, neprovádějte vlastní diagnostiku – poraďte se s odborníkem. Teprve po rozboru konkrétní situace a dodatečném výzkumu může praktický lékař nebo gastroenterolog stanovit diagnózu a předepsat léčbu.
Během čekání na návštěvu specialisty se doporučuje:
Pijte více tekutiny
Bez ohledu na příčinu existuje riziko dehydratace, když máte průjem. Jeho prvními příznaky jsou suchá kůže a sliznice, občasné močení s malým objemem sytě zbarvené moči. Tyto příznaky se mohou objevit i při mírném průjmu. Pro doplnění ztrát tekutin potřebuje člověk s průjmem příjem dostatečného množství tekutin (1,5-2,5 litru denně) ve formě ovocného nápoje, šípkového nálevu, slabého čaje nebo vody okyselené citronem popř.
brusinkový extrakt 5. Čaj, kávu, kakao, ovocné nápoje a džusy můžete konzumovat, pokud máte předepsanou bezlepkovou dietu 4.
Dodržujte dietu
Do normalizace stolice je lepší vyloučit z jídelníčku tučná a smažená jídla, uzená masa, konzervy, jakékoliv fazole, červenou řepu, okurky, ředkvičky, citrusy, hrušky, švestky a hroznové víno 7,12. Pokud trpíte nesnášenlivostí lepku nebo máte potíže s trávením laktózy, vyřaďte ze svého jídelníčku mléčné výrobky a pečivo 4 .
Dejte přednost libovému masu, rybám nebo drůbeži 7 . Doporučuje se je používat vařené, pyré nebo dušené 12.
Jaké léky může lékař předepsat?
Univerzální pilulka na žlutý průjem neexistuje. Lékař může doporučit léky z různých skupin 8:
- rehydranty – obnovit rovnováhu vody a soli v těle;
- enterosorbenty – odstranění toxinů a přebytečné tekutiny ze střev;
- enzymy – usnadňující trávení;
- střevní antiseptika a antibiotika – k boji proti infekci;
- protizánětlivé léky – pro chronická střevní onemocnění;
- pre- a probiotika – k normalizaci mikroflóry;
- léky proti průjmu obsahující loperamid – ke zmírnění příznaků průjmu.
Loperamid je aktivní složkou léku Imodium® Express 13. Je indikován k symptomatické léčbě průjmu, který je způsoben změnami diety nebo diety, spojenými s užíváním léků nebo střevní malabsorpcí 13 . U akutního infekčního průjmu se Imodium® Express používá jako adjuvantní lék 9. Tablety lyofilizátu Imodium® Express se speciální technologií Zaidis se rozpouštějí na jazyku za 3 sekundy a nevyžadují pitnou vodu 13. Účinek léku nastupuje od prvního užití 14 .
Dávejte pozor!
Pokud zaznamenáte krev ve stolici a zvýšíte tělesnou teplotu, neužívejte léky proti průjmu a poraďte se s lékařem 13.
Informace v tomto článku jsou pouze orientační a nenahrazují odbornou lékařskou pomoc. Pro diagnostiku a léčbu kontaktujte kvalifikovaného odborníka.
- zdroje
-
- Napsal S.V. Vyšetření střevního obsahu: Edukační a metodické
příspěvek. – Archangelsk: GAOU SPO JSC AMK, 2013. – 61 s. - John P. Cunha, DO, FACOEP. Změny barvy stolice. 2022. URL: https://www.emedicinehealth.com/stool_color_changes/article_em.htm (datum přístupu – 23.06.2023. XNUMX. XNUMX, režim přístupu – zdarma).
- Babayan M.L. Deficit laktázy: moderní metody diagnostiky a léčby. Lékařské poradenství. 2013. 1:24-27.
- Roslavtseva E.A., Dmitrieva Yu.A., Zakharova I.N., Borovik T.E., Potapov A.S., Surkov A.N., Opryatin L.A., Belmer S.V., Kornova N.A., Skvolsova. ., Novikova V.P., Shapovalova N.S., Zvjagin A.A., Romanovskaya I.E. Celiakie u dětí: návrh klinických doporučení. Experimentální a klinická gastroenterologie. 2021; 4 (188): 199-227.
- Gavrilov A.V., Mateishen R.S., Soldatkin P.K. Břišní tyfus, paratyfus A, B a C. Blagoveshchensk, 2016. 59 s.
- Indeikina L. Kh., Sabelnikova E. A., Krums L. M., Silvestrova S. Yu., Petrakov A. V., Parfenov A. I. Hologenní průjem: některé aspekty patogeneze a léčby. Gastroenterologie. 2018. 3(147):12-15.
- Novokshonov A.A., Mazankova L.N., Uchaikin V.F. Klinická doporučení pro diagnostiku a léčbu akutních střevních infekcí u dětí v závislosti na typu průjmu. LÉČBA A PREVENCE. 2013. 4(8):62-73.
- Butorová L. I., Tokmulina G. M. Syndrom chronického průjmu v praxi terapeuta: taktika vyšetření, základní principy léčby. M.: Prima Print, 2014.
112 s - Novíková V.P., Bělousová L.N. Hologenní průjem: od diagnózy k léčbě. Otázky dětské dietetiky. 2020; 18(5): 36–41.
- Parfenov A.I. Hologenní průjem. RMJ. 2010;28:1732.
- Gastroenterologie: Příručka / Ed. A. Yu Baranovský. Petrohrad: Petr, 2011. 512 s.
- Roytberg G.E., Strutýnský A.V. Vnitřní nemoci. Trávicí soustava: učebnice, příručka. — 5. vyd., revid. a doplňkové – M.: MEDpress-inform, 2018. – 576 s. : nemocný.
- Návod k použití léku Imodium® Express // Registrační číslo P N016140/01 // GRLS Ruské federace. – URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=c9b49a3d-2816-4a73-a41b-592d5cd45155 (datum přístupu: 23.06.2023, režim přístupu – zdarma).
- Studie Ameriho et al. “Multicentrická, dvojitě zaslepená studie: srovnání účinnosti loperamidu u akutního průjmu se dvěma populárními antidiarrheickými látkami a placebem,” 1975.
- Napsal S.V. Vyšetření střevního obsahu: Edukační a metodické
Mohlo by vás také zajímat:
- 4 Příčiny akutního průjmu u dospělých
- Střevní dysbióza: příčiny, příznaky a léčba
- hnědý průjem
-















