
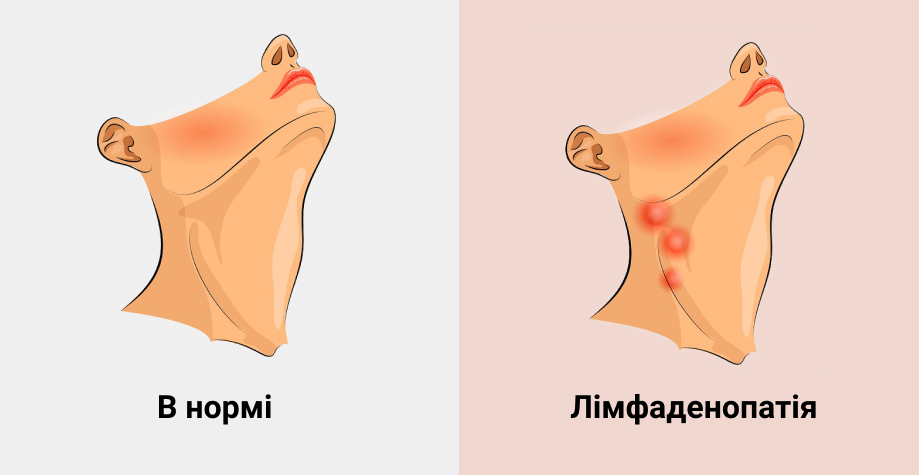
Lymfadenopatie je stav projevující se zvětšenými lymfatickými uzlinami. Výskyt lymfadenopatie naznačuje zánětlivý nebo nádorový proces v těle. V lidském těle je více než 600 lymfatických uzlin. Zvýšení jednoho nebo více uzlin signalizuje nástup různých patologií.
Otevřít Rozsviťte se
Klasifikace lymfadenopatie
Zvětšené lymfatické uzliny jsou často spojeny s místem poškození tělesných tkání:
- cervikální lokalizace (na jedné nebo obou stranách) – vyvolávají onemocnění horních cest dýchacích, často infekční povahy;
- zánět uzlin za uchem – vzniká po zubních nebo infekčních onemocněních;
- umístění patologického procesu v podpaží může být známkou onkologie;
- zvětšené uzliny v oblasti třísel jsou příznakem pohlavně přenosných chorob.
Podle lokalizace léze existuje nitrohrudní varianta a zánět břišních uzlin.
Pokud jsou lymfatické uzliny zvětšené pouze na jednom místě, nazývá se to lokalizovaná lymfadenopatie. Pokud se proces rozšíří do více oblastí, můžeme mluvit o zobecněné formě.
Otevřít Rozsviťte se
Etiologie onemocnění
- Virové infekce. Do této skupiny onemocnění patří zarděnky, plané neštovice a spalničky. Zvětšené lymfatické uzliny pod podpaží mohou být příznakem cytomegaloviru, zatímco pásový opar, mononukleóza nebo HIV jsou spojeny s podobnými změnami v oblasti ucha a čelisti.
- Bakteriální infekce. Například: tuberkulóza, šarla, tularémie nebo stafylokoková infekce.
- Plísňové léze.
- Onkologická onemocnění. U nádorových onemocnění se lymfatické uzliny mohou zvětšit jak v případě metastáz (sekundární forma), tak i v případě onkologie samotného lymfatického systému (lymfom).
Výskyt lymfadenopatie může být spojen s autoimunitními onemocněními: systémový lupus erythematodes, Hashimotova choroba nebo revmatoidní artritida.
Mezi možné příčiny zvětšených lymfatických uzlin patří také reakce na očkování proti spalničkám, neštovicím nebo zarděnkám.
Otevřít Rozsviťte se
Patogeneze
Příznaky lymfadenopatie jsou různé, ale prvním z nich je otok a zvětšení lymfatických uzlin.
Zvětšené lymfatické uzliny naznačují, že imunitní systém tvrdě pracuje na boji s infekcí. To znamená, že imunitní systém je oslabený a přetížení toxiny může zhoršit stav lymfatického systému.
Otevřít Rozsviťte se
Klinické projevy lymfadenopatie
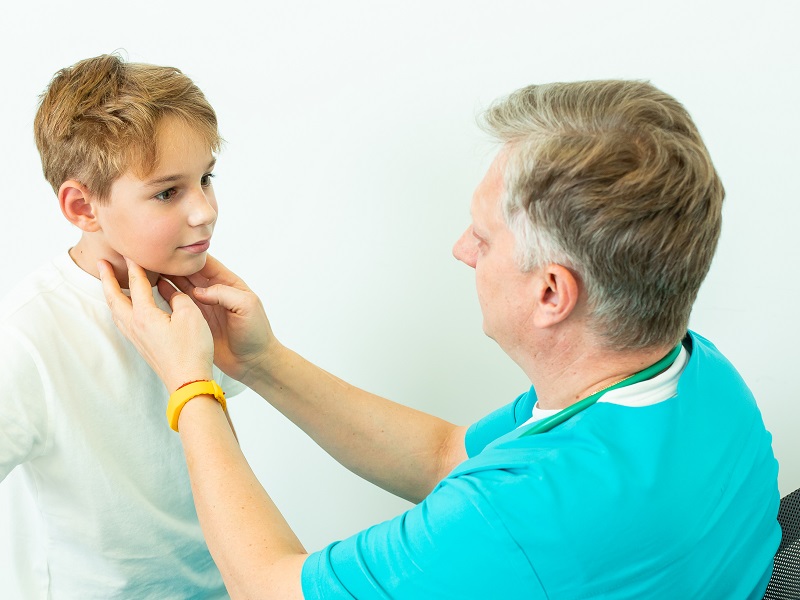
Hlavní příznaky lymfadenopatie jsou spojeny se zvětšenými lymfatickými uzlinami v místě léze. Někdy se objeví bolest nebo otok. Pokud průměr uzlu u dospělého člověka přesáhne 1 cm, je to důvod ke konzultaci s infekčním lékařem.
V závislosti na příčině mohou příznaky lymfadenopatie zahrnovat:
- zvýšená tělesná teplota;
- bolest v krku;
- pocit chronické únavy;
- zvýšené pocení;
- coryza;
- neúmyslná ztráta hmotnosti;
- slabost.
Otevřít Rozsviťte se
Při lymfadenopatii se mohou objevit symptomy spojené s lokální kompresí krevních cév. V důsledku toho se objevují otoky krku a končetin, kašel, dušnost a potíže s polykáním.
Otevřít Rozsviťte se
Vlastnosti průběhu onemocnění během těhotenství
K projevům lymfadenopatie dochází i během gestace. Diagnostické postupy nelze využít v plném rozsahu z důvodu možného negativního dopadu na nenarozené dítě. Léková terapie by měla být předepsána pouze po konzultaci s gynekologem řídícím těhotenství ženy.
Otevřít Rozsviťte se
Vlastnosti lymfadenopatie u dětí
Příznaky lymfadenopatie jsou mnohem častější u dětí než u dospělých. Příznaky doprovázejí nachlazení a nevyžadují specializovanou léčbu. Průběh onemocnění v dětství může být závažnější z důvodu chybějícího předchozího kontaktu s viry. Lymfatické uzliny se mohou po léčbě antibiotiky několik týdnů zvětšovat.
Konzultace s dětským imunologem je nutná po:
- virové nebo bakteriální onemocnění;
- zánět středního ucha;
- příušnice (mumps);
- konzumace mateřského mléka infikovaného patogenem.
U dětských pacientů může být lymfadenopatie příznakem leukémie nebo lymfomu. Proto by otok, který přetrvává déle než 2 týdny, měl být důvodem k obavám a měl by vás vyzvat, abyste kontaktovali svého rodinného lékaře. Chcete-li zastavit vývoj a zabránit následkům lymfadenopatie, musíte okamžitě kontaktovat dětského hematologa.
Otevřít Rozsviťte se
Lymfadenopatie: diagnóza
Při podezření na lymfadenopatii byste měli navštívit svého praktického lékaře, který po průzkumu a lékařském vyšetření rozhodne o další léčbě. Pro diagnostiku lymfadenopatie je důležité zjistit přítomnost nebo nepřítomnost již existujícího onemocnění.
Při vyšetření bude zjištěna lokalizace a velikost zvětšené lymfatické uzliny. Lékař určí bolestivost procesu.
Dalším krokem je doporučení na laboratorní krevní testy:
- obecný krevní test;
- HIV test.
Podrobnější diagnostika lymfatických uzlin zahrnuje:
- Ultrazvuk
- rentgen hrudníku;
- testy na infekční choroby;
- biopsie;
- CT
Otevřít Rozsviťte se
Léčba lymfadenopatie
Ke kterému lékaři mám jít, když mám zvětšené lymfatické uzliny? V závislosti na příčině zvětšených lymfatických uzlin léčí lymfadenopatii hematologové, onkologové nebo infekční specialisté. Můžete také kontaktovat chirurga, aby provedl biopsii nebo odstranil patologické zaměření. Standardní léčba lymfadenopatie zahrnuje léky proti bolesti a antipyretika. Pokud je příčinou zánětu infekce, lékař předepíše antibiotika nebo antivirotika. Pokud se vyvine absces, může být nutná operace. U zvětšených lymfatických uzlin způsobených rakovinou může léčba zahrnovat chirurgický zákrok, radiační terapii nebo chemoterapii.
V případě neoplastických onemocnění a jejich metastáz je většinou nutné provést biopsii a histopatologické vyšetření, které určí typ lymfadenopatie.
Otevřít Rozsviťte se
Kontrola hojení
Klinické pozorování u pacientů se zvětšenými lymfatickými uzlinami závisí na příčině onemocnění a použitých metodách léčby. Pokud pacient prodělal nenádorovou lymfadenopatii, měl by během roku každých 3-6 měsíců navštěvovat svého praktického lékaře. Absence relapsů naznačuje úplné vyléčení pacienta. Harmonogram návštěvy pacienta, který prodělal lymfadenopatii související s nádorem, stanoví ošetřující lékař na základě rozsahu léze a dosažených výsledků léčby.
Otevřít Rozsviťte se
Prevence lymfadenopatie
Prevence lymfadenopatie pomůže eliminovat faktory, které vyvolávají vývoj onemocnění:
- Je nutné provádět preventivní očkování včas;
- zastavit kontakt se zvířaty, která mohou být zdrojem infekce;
- konzumovat potraviny pouze po tepelném ošetření;
- nezapomeňte při cestování dodržovat epidemiologická nařízení;
- dodržovat pravidla osobní hygieny.
Důležitým bodem zůstává dobrá výživa a povinná fyzická aktivita.
Otevřít Rozsviťte se
Tipy a triky
Pokud zvětšená lymfatická uzlina způsobuje nepohodlí, teplý, vlhký obklad může pomoci snížit otok a zmírnit bolest. Pokud je však zvětšená lymfatická uzlina tvrdá a nehybná, měli byste se okamžitě poradit s lékařem.
Otevřít Rozsviťte se
Otázka a odpověď
Jak dlouho lze zvětšit lymfatické uzliny?
Lymfadenopatie se zřídka vyskytuje jako nezávislé onemocnění. Zvětšená lymfatická uzlina nejčastěji naznačuje přítomnost novotvaru a nějakého zánětlivého procesu, který se vyskytuje v těle. Doba trvání lymfadenopatie přímo závisí na důvodech, které způsobily změnu v lymfatických cévách. Může být krátkodobé – do 2 měsíců a vleklé, kdy zvětšené uzliny přetrvávají déle než 2 měsíce. K vyloučení rozvoje rakoviny je nutná konzultace s onkologem.
Proč mohou být axilární lymfatické uzliny zvětšeny?
Zvětšené axilární lymfatické uzliny jsou pozorovány u různých patologických procesů: infekční onemocnění, furunkulóza, zánět vlasových folikulů, infekce prsu, mastopatie, těžká intoxikace těla, zvýšené pocení; onkologická onemocnění; domácí škrábání horečka. Axilární lymfadenitida se vyskytuje s dermatomyozitidou, systémovým lupus erythematodes, revmatoidní artritidou atd. Zvětšené lymfatické uzliny u dětí jsou pozorovány u ARVI, chřipky, planých neštovic, tonzilitidy a dalších infekčních onemocnění. Příčiny zvětšených lymfatických uzlin lze určit konzultací s terapeutem a pediatrem.
Co je mediastinální lymfadenopatie?
Mediastinální lymfadenopatie (mediastinální lymfadenopatie) je zvětšení mediastinálních lymfatických uzlin, které může být způsobeno různými příčinami. V hrudníku se nacházejí orgány mediastina, patří sem srdce, aorta, průdušnice, hrtan, průdušky, jícen, velké tepny a žíly. Zvětšení lymfatických uzlin mediastina je způsobeno granulomatózními onemocněními plic, tuberkulózou, rakovinou jícnu nebo žaludku, lymfomem, akutní lymfoblastickou leukémií, karcinomatózní lymfangitidou atd.
Je lymfadenopatie rakovina?
Příznaky rakoviny se projevují různými způsoby. Lymfadenopatie není totožná s pojmem „rakovina“, může to být také reakce těla na zánětlivý proces. Zvětšené lymfatické uzliny jsou jedním z příznaků rakoviny. Lymfadenopatie může působit jako jeden z příznaků rakoviny lymfatických cév, jícnu, žaludku, prsu atd.
Které lymfatické uzliny se zvětšují při tuberkulóze?
Tuberkulóza je závažné infekční onemocnění, jehož jedním z příznaků je zvětšení lymfatických uzlin různých skupin: axilární, inguinální, krční lymfatické uzliny, periferní lymfatické uzliny.
Mohou se lymfatické uzliny zvětšit z nervů?
Jakékoli psycho-emocionální zážitky a nervové šoky nejsou doprovázeny zvětšenými lymfatickými uzlinami. Lymfatické uzliny se zvětšují v důsledku zánětlivých procesů v těle, přímého zánětu nervové tkáně nebo v důsledku přítomnosti novotvarů.
Článek má pouze informativní charakter. Pamatujte prosím: samoléčba může být škodlivá pro vaše zdraví.
Otevřít Rozsviťte se

Hematolog nejvyšší kategorie, Ph.D.

Hematolog, dětský hematolog, genetik nejvyšší kategorie, profesor
Jaký lékař léčí?
Nejúčinnější léčbu lymfadenopatie v Kyjevě získáte kontaktováním kliniky MEDICOM. Profesionální diagnostika pomocí moderního vybavení vám umožní rychle určit příčinu onemocnění. V závislosti na příčině lymfadenopatie bude léčba prováděna hematologem nebo onkologem. V případě potřeby bude na nejbližších klinikách (okres Obolon a Pečersk) naplánována konzultace s infekčním specialistou nebo dětským imunologem.

Laboratorní testy hrají důležitou roli v diagnostice různých onemocnění a stavů těla. Umožňují vám získat informace o různých ukazatelích stavu orgánů a systémů a také obecnou představu o zdraví pacienta. Umožňují identifikovat přítomnost nebo nepřítomnost patologických procesů, posoudit funkční stav orgánů a systémů, sledovat účinnost léčby a sledovat dynamiku onemocnění.
Úloha krevních testů v diagnostice
- Kompletní krevní obraz. Tato analýza poskytuje informace o složení krve, jako je počet červených krvinek, bílých krvinek a krevních destiček, dále obsah hemoglobinu, ESR (rychlost sedimentace erytrocytů) a další ukazatele. Anomálie v těchto indikátorech mohou naznačovat přítomnost různých onemocnění, včetně anémie, zánětlivých procesů, infekcí atd.
- Biochemický krevní test. Tento test poskytuje informace o hladinách různých biochemikálií v krvi, jako je glukóza, bílkoviny, enzymy, elektrolyty a tuky. Změny v hladině těchto látek mohou naznačovat poruchy ve fungování orgánů a systémů, včetně jater, ledvin, srdce, slinivky břišní a dalších. Pomáhá také při hodnocení rizika rozvoje kardiovaskulárních onemocnění.
- Hormonální krevní test. Umožňuje měřit hladinu hormonů v krvi, jako jsou hormony štítné žlázy, gonády, hormony nadledvin a další. Změny v hladinách hormonů mohou naznačovat přítomnost endokrinních onemocnění, jako je diabetes, hypotyreóza nebo hypertyreóza.
- Krevní test na infekce. Umožňuje detekovat přítomnost nebo nepřítomnost infekcí, jako je HIV, hepatitida, malárie, syfilis a mnoho dalších. Je založena na průkazu protilátek nebo přítomnosti mikroorganismů v krvi.
Výhody krevních testů v diagnostice
Krevní testy mají několik výhod, které jim umožňují široké použití při diagnostice nemocí:
- Informační obsah. Krevní testy poskytují podrobné informace o fyziologickém a patologickém stavu těla, což umožňuje včasné odhalení abnormalit a onemocnění.
- Široká dostupnost. Krevní testy jsou dostupné ve většině zdravotnických zařízení a laboratoří, což umožňuje rychlý přístup k výsledkům a možnostem léčby.
- Monitorování léčby. Krevní testy umožňují vyhodnotit účinnost léčby a v případě potřeby ji upravit.
- Neinvazivní. Krevní testy nevyžadují složité postupy ani chirurgické zákroky, což je činí bezpečnými a pro pacienta minimálně invazivními.
V kombinaci s dalšími diagnostickými metodami a znalostmi lékaře pomáhají výsledky krevních testů ke správné diagnóze a stanovení další léčby a kontroly onemocnění.
Role obecného krevního testu v diagnostice
Úloha obecného krevního testu v diagnostice nemocí je zásadní a nedílná. Informace získané z této analýzy jsou pro lékaře cenným nástrojem, který jim umožňuje získat celkový obraz o zdravotním stavu pacienta a identifikovat přítomnost či nepřítomnost patologie.
Informace, poloočekávané od obecného krevního testu:
- Кpočet červených krvinek. Umožňuje posoudit stav oběhového systému. Zvýšení nebo snížení hladiny červených krvinek může naznačovat různá onemocnění, včetně anémie, akutního nebo chronického krvácení, nedostatku vitamínů atd.
- Hladina hemoglobinu. Odráží koncentraci kyslíku v krvi. Nízká hladina hemoglobinu může znamenat anémii, zatímco vysoká hladina hemoglobinu může znamenat problémy se srdcem nebo plícemi.
- Počet a tvar krevních destiček. Pomáhá určit hladinu krevní srážlivosti a odhalit přítomnost trombocytopenie (snížený počet krevních destiček) nebo trombocytózy (zvýšený počet krevních destiček).
- Hladiny leukocytů a jejich diferenciální vzorec. Uveďte přítomnost zánětlivých nebo infekčních procesů v těle. Zvýšený počet leukocytů může ukazovat na přítomnost infekce a změna jejich diferenciálního vzorce může naznačovat konkrétní onemocnění, jako je leukémie nebo zánět nějakého orgánu.
- Rychlost sedimentace erytrocytů (ESR). Představuje okamžitou reakci organismu na zánětlivé procesy. Zvýšená ESR může znamenat infekci nebo zánět.
Jaká onemocnění lze zjistit z výsledků krevního testu:
- Anémie: snížená hladina červených krvinek a hemoglobinu.
- Zánětlivá onemocnění: zvýšený počet leukocytů a ESR.
- Infekce: změny v diferenciálním vzorci leukocytů.
- Onykomykóza: zvýšené hladiny leukocytů a ESR.
- Diabetes: zvýšená hladina glukózy v krvi.
Role biochemické analýzy krve v diagnostice
Důležitá a nedílná je také role biochemické analýzy krve v diagnostice nemocí. Tato analýza poskytuje informace o fungování různých orgánů a systémů těla, což umožňuje identifikaci abnormalit a patologií.
Hlavní měřené parametry v biochemickém krevním testu:
- Hladina glukózy. Odráží funkční stav slinivky břišní a může pomoci při diagnostice cukrovky nebo jiných metabolických poruch.
- Hladina bílkovin. Pomáhá posoudit nutriční stav těla a také identifikovat přítomnost zánětlivých nebo onkologických procesů.
- Úrovně enzymů. Řada orgánů produkuje specifické enzymy, jako jsou aminotransferázy (ALT, AST), které hrají důležitou roli v diagnostice onemocnění jater a srdce. Kreatinin kináza (CK) může indikovat poruchy svalové tkáně a amyláza může indikovat problémy se slinivkou.
- Hladiny elektrolytů. Prvky jako sodík, draslík a chlór hrají důležitou roli při udržování normálního fungování buněk a orgánů. Změny v rovnováze elektrolytů mohou naznačovat patologii ledvin, srdce nebo endokrinních žláz.
- Hladina tuku. Stanovení lipidového profilu včetně celkového cholesterolu, lipoproteinu s nízkou hustotou (LDL) a lipoproteinu s vysokou hustotou (HDL), triglyceridů a dalších ukazatelů umožňuje posoudit riziko rozvoje kardiovaskulárních onemocnění.
Jak biochemický krevní test pomáhá při diagnostice různých onemocnění:
- Onemocnění jater. Změny hladin enzymů (ALT, AST, alkalická fosfatáza) a bilirubinu mohou indikovat patologii jater, jako je hepatitida, cirhóza nebo cholelitiáza.
- Onemocnění ledvin. Hladiny kreatininu, močoviny a elektrolytů, jako je draslík a sodík, pomáhají vyhodnotit funkci ledvin a odhalit přítomnost chronického selhání ledvin nebo jiných onemocnění ledvin.
- Diabetes. Zvýšená hladina glukózy v krvi může svědčit o poruše metabolismu cukru a svědčit o rozvoji cukrovky.
- Kardiovaskulární choroby. Stanovení lipidového profilu (celkový cholesterol, LDL a HDL) umožňuje posoudit riziko rozvoje aterosklerózy a kardiovaskulárních onemocnění.
- Nemoci slinivky břišní. Zvýšené hladiny amylázy a lipázy mohou naznačovat pankreatitidu nebo jiné problémy se slinivkou břišní.
Je důležité si uvědomit, že výsledky krevních testů musí interpretovat kvalifikovaný lékař s přihlédnutím k symptomům, anamnéze a dalším diagnostickým technikám. Pouze integrovaný přístup a analýza všech údajů umožňuje stanovit správnou diagnózu a stanovit nezbytná opatření pro léčbu a kontrolu onemocnění.
Role vyšetření moči v diagnostice
Analýza moči je jednou z hlavních výzkumných metod používaných v diagnostice různých onemocnění. Umožňuje vám získat informace o fungování ledvin, močových cest a dalších orgánů a také identifikovat přítomnost různých patologických stavů. Zde jsou některé z hlavních parametrů měřených v testu moči a jejich role v diagnostice:
- Barva a průhlednost. Může naznačovat problémy s krví, infekcí nebo ledvinami.
- úroveň pH. Ukazuje kyselost moči. Změny pH mohou naznačovat problémy s ledvinami nebo močovým systémem.
- Hladina glukózy. Zvýšené hladiny glukózy mohou indikovat diabetes mellitus nebo gestační diabetes mellitus u těhotných žen
Role obecné analýzy moči v diagnostice
Analýza moči je jedním z nejběžnějších laboratorních postupů používaných k diagnostice různých stavů a onemocnění. Umožňuje vyhodnotit fyzikálně-chemické a mikroskopické vlastnosti moči a také identifikovat přítomnost patologických procesů v močovém systému a dalších orgánech. Výsledky obecného testu moči mohou být užitečné pro lékaře při stanovení diagnózy a předepisování léčby.
Jaké ukazatele se určují v obecném testu moči:
- Barva. Určuje světlost nebo tmavost moči a může naznačovat přítomnost určitých stavů. Například tmavě žlutá barva může znamenat dehydrataci, zatímco jasně žlutá barva může znamenat přítomnost vitamínů B nebo jiných pigmentů.
- Průhlednost. Určuje přítomnost zákalu nebo zakalených inkluzí v moči, které mohou být způsobeny přítomností bílkovin, buněk nebo jiných látek.
- Hustota. Měřeno relativní hustotou moči je mírou koncentrace rozpuštěných látek. Pozitivní změny tohoto indikátoru mohou naznačovat problémy s ledvinami nebo jinými orgány.
- Reakce (pH). Ukazuje stupeň kyselosti nebo zásaditosti moči. Typické hodnoty pH se pohybují od 4,6 do 8,0. Abnormální hodnoty mohou naznačovat přítomnost infekce močových cest, ledvinových kamenů nebo jiných poruch.
- Přítomnost červených krvinek, bílých krvinek a epiteliálních buněk. Detekce těchto buněk v moči může naznačovat přítomnost zánětlivých nebo infekčních procesů v močovém systému. Významný počet bílých krvinek a červených krvinek může naznačovat krvácení nebo poškození ledvin a močových cest.
- Přítomnost bílkovin. I malé množství bílkovin v moči může být příznakem patologických změn v ledvinách nebo jiných orgánech. Proteinurie může být spojena s různými onemocněními, jako je chronické selhání ledvin, diabetická nefropatie nebo hypertenze.

Jaká onemocnění lze identifikovat pomocí výsledků obecného testu moči:
- Infekce močového systému. Přítomnost bílých krvinek a bakterií v moči může naznačovat přítomnost infekce v ledvinách, močovém měchýři nebo močové trubici.
- Glomerulonefritida. Změny průhlednosti, barvy a přítomnost významného množství bílkovin v moči mohou být spojeny se zánětlivým procesem postihujícím glomeruly ledvin.
- Ledvinové kameny. Vysoká hustota moči a změny pH mohou naznačovat přítomnost kamenů v ledvinách nebo močových cestách.
- Diabetická nefropatie. Přítomnost bílkovin v moči může u pacientů s diabetem indikovat poškození ledvin.
Různé dysfunkce ledvin: Změny hustoty, barvy, průhlednosti a přítomnost různých buněk mohou naznačovat problémy s ledvinami, jako je selhání ledvin nebo pyelonefritida.
Role biochemické analýzy moči v diagnostice
Biochemická analýza moči je důležitým nástrojem v diagnostice různých onemocnění. Umožňuje určit přítomnost a hladinu různých látek a parametrů v moči, což pomáhá lékaři stanovit spolehlivou diagnózu a předepsat vhodnou léčbu.
Jaké parametry se měří v biochemickém testu moči:
- Proteiny. Měřením hladiny bílkovin v moči lze odhalit onemocnění ledvin, jako je glomerulonefritida nebo pyelonefritida.
- Glukóza. Měření hladiny glukózy v moči může indikovat přítomnost cukrovky nebo jiných metabolických poruch uhlohydrátů.
- Ketony. Přítomnost ketonů v moči může indikovat metabolické poruchy, jako je diabetická ketoacidóza nebo hladovění.
- Bilirubin. Zvýšená hladina bilirubinu v moči může být známkou onemocnění jater nebo žloutenky.
- Kreatinin. Měření hladiny kreatininu v moči umožňuje vyhodnotit funkci ledvin a identifikovat dysfunkci ledvin.
- Vápník. Nadbytek vápníku v moči může indikovat poruchy metabolismu vápníku, jako je hyperkalciurie nebo dysfunkce příštítných tělísek.
- Sůl. Přítomnost různých solí v moči může ukazovat na metabolickou poruchu nebo přítomnost krystalů, které mohou vést k tvorbě ledvinových kamenů.

РRole biochemické analýzy moči při identifikaci určitých onemocnění:
- Biochemický test moči může pomoci identifikovat přítomnost diabetu. Vysoká hladina glukózy v moči může naznačovat nedostatek inzulínu nebo nekontrolovaný diabetes.
- Metabolické poruchy lze zjistit měřením hladiny ketonů v moči. To je důležité zejména pro pacienty s cukrovkou nebo nalačno.
- Zvýšené hladiny bílkovin v moči mohou naznačovat přítomnost onemocnění ledvin, jako je chronické selhání ledvin nebo infekce.
- Biochemická analýza moči se často používá k diagnostice onemocnění močového systému, jako jsou infekce močových cest, různé formy nefropatie, urolitiáza a urolitiáza.
- Dalším důležitým aspektem úlohy analýzy moči je posouzení funkce jater. Vysoké hladiny bilirubinu v moči mohou naznačovat dysfunkci jater nebo žloutenku.
Obecně jsou testy moči nedílnou součástí laboratorní diagnostiky a pomáhají lékaři získat cenné informace o stavu těla pacienta, identifikovat přítomnost onemocnění a předepsat vhodnou léčbu. Tyto testy mají velký význam při diagnostice a sledování různých onemocnění, zejména těch, které postihují ledviny, játra a urogenitální systém.
V tomto článku jsme zkoumali důležitou roli laboratorních testů v procesu diagnostiky onemocnění. Laboratorní testy jako krev, moč a biochemické testy jsou nepostradatelným nástrojem pro zjištění zdravotního stavu pacienta.
Pro úspěšnou diagnostiku onemocnění mají velký význam včasné vyšetření krve, moči a biochemické vyšetření. To umožňuje odhalit přítomnost patologií v raných stádiích, kdy se ještě klinicky neprojevily.
Je velmi důležité pochopit, že některé nemoci mohou být skryté a neobjevují se v počátečních fázích. Provádění pravidelných testů pomáhá identifikovat takové skryté nemoci a určit jejich příčinu. To je velmi důležité pro účinnou léčbu a prevenci komplikací.
Další články Zobrazit vše
V moderním zdravotnictví hraje klíčovou roli rehabilitace pacientů. Obnovení zdraví a funkčnosti těla po úrazu, operaci nebo dlouhodobé nemoci vyžaduje komplexní přístup a odborné vedení.
Žaludeční vřed je jedním z nejčastějších onemocnění trávicího systému.
Drozd, také známý jako kandidóza nebo vaginální kandidóza, je jedním z nejčastějších infekčních onemocnění, kterým ženy čelí.
Cystitida je zánětlivé onemocnění močového měchýře, nejčastěji způsobené infekcí močových cest.
Nachlazení je běžné onemocnění, které často postihuje lidi, zejména v chladném období. Je způsobena různými viry a postihuje horní cesty dýchací: nos, krk, dutiny a hrtan.
Ucho je smyslový orgán, který hraje důležitou roli v našem sluchu a rovnováze. Ale stejně jako jiné orgány je náchylný k různým onemocněním, včetně zánětů uší, také známých jako zánět středního ucha.
Hypertenze, známá také jako esenciální hypertenze nebo vysoký krevní tlak, je jedním z nejčastějších onemocnění kardiovaskulárního systému. Vyznačuje se trvalým zvýšením tlaku v tepnách, což může vést k vážným následkům včetně infarktu, mrtvice a chronického srdečního selhání.
Hepatitida je zánětlivé onemocnění jater, které může být způsobeno řadou faktorů, včetně virů, alkoholu, drog a dalších toxinů. Podle Světové zdravotnické organizace (WHO) je hepatitida jednou z hlavních příčin úmrtí a invalidity na celém světě.
Artritida je časté onemocnění, které způsobuje záněty kloubů a s tím spojené bolesti a omezení pohybu. Může postihnout lidi různého věku a může se objevit jako akutní nebo chronická forma.
Sezónní alergie, také známé jako senná rýma nebo senná rýma, jsou typem alergické reakce, která se vyskytuje v určitých obdobích roku. Objevuje se, když lidské tělo reaguje na určité látky známé jako alergeny. Sezónní alergie se často objevují na jaře nebo v létě a jsou spojeny s kvetoucími rostlinami, jako jsou stromy, květiny a trávy
Je možné léčit chronickou hepatitidu, jak stanovit správnou diagnózu a jak dlouho terapie trvá? Odpovědi na tyto otázky najdete v našem článku.
Infekce jsou jedním z nejčastějších patogenů lidských onemocnění. Naše klinika vyvinula a úspěšně používá nové metody léčby infekcí. Pojďme si to říct podrobněji.
Zánět lymfatických uzlin se nazývá lymfadenitida. Projevuje se v důsledku vstupu škodlivých bakterií do těla. Promluvme si o tom, jak diagnostikovat a léčit lymfadenitidu.
Onkologická onemocnění probíhají nejčastěji latentně a objevují se až v době, kdy je již stadium obtížně léčitelné. Prozradíme vám, kdy navštívit onkologa, jak rozpoznat příznaky a diagnostikovat rakovinu v raném stádiu.















