Motorické poruchy s periferními lézemi nervového systému se vyvíjejí v důsledku narušení integrální struktury motorické jednotky. Mohou mít charakter periferní plegie nebo parézy s takovými charakteristickými příznaky, jako je svalová slabost, svalová atrofie a degenerační reakce. Závažnost motorické poruchy je určena typem neuropatie a závažností patologie. V případě polyneuropatií jsou periferní motorické poruchy lokalizovány distálně, takže pacienti často klopýtají a jsou narušeny funkce rukou, což vede k výraznému snížení kvality života pacienta.
Poruchy periferní hybnosti mohou být způsobeny různými příčinami: tunelovými syndromy, traumatickými lézemi, demyelinizačními chorobami a dalšími patologiemi, jejichž léčba je někdy obtížná. Když pacienti slyší takové diagnózy, jsou často zděšeni. Vyvstává spousta otázek: je možné se úplně vyléčit, na koho se obrátit, na jakou kliniku? Kliniky v Evropě, USA a Izraeli nám umožňují úspěšně léčit ty nejsložitější nemoci, které jsou v tuzemských lékařských zařízeních někdy považovány za nevyléčitelné.
Mednavi vám pomůže vybrat tu nejlepší kliniku a nejlepší specialisty. Naše společnost zaujímá vedoucí postavení v sektoru zdravotní turistiky. Pomůžeme vám připravit všechny potřebné dokumenty, získat povolení a poskytneme plnou právní podporu. Vyplňte přihlášku na webu a naši specialisté vás budou kontaktovat. Organizujeme léčbu pacientů na nejlepších klinikách v Německu, Izraeli, USA, Španělsku, Itálii, Řecku, Francii. Zjistěte více, volejte +7 (495) 023-10-24.
Podstata poruch periferní hybnosti
Pro pochopení příčin motorických poruch při poškození periferních částí nervového systému je nutné porozumět struktuře neuromotorické jednotky. Kořeny vycházejí z míchy v párech: přední kořen je motorický, zadní kořen citlivý. Při průchodu páteřním kanálem se smyslové a motorické kořeny spojují, takže všechny míšní nervy jsou smíšené. Obsahují eferentní a aferentní a také autonomní vlákna z uzlin sympatického kmene. Nervy opouštějí meziobratlové otvory a dělí se na větve: přední (inervují svaly a kůži na předním povrchu těla), zadní (inervují odpovídající struktury zadní části těla), meningeální (přecházejí na membránu mícha) a pojivové (jdou do uzlin sympatického kmene). Hlavové nervy mohou mít pouze smyslové, pouze motorické nebo smíšené větve a klinika se může projevit porušením citlivosti nebo pohybu.
U různých onemocnění mohou být nervové kmeny postiženy na různých úrovních, což určuje klinický obraz patologie.
Příčiny poruch periferní hybnosti
V závislosti na úrovni poškození periferních nervových struktur se všechna poškození periferních nervů dělí do 5 skupin:
- Vertebrogenní léze (s takovými onemocněními jsou mozkové struktury přímo ovlivněny);
- Poškození nervových kořenů, plexů, uzlů (radikulitida, meningoradikulitida, ganglionitida, plexitida, traumatické poškození plexů);
- Mnohočetné léze nervových kmenů a kořenů (infekční polyneuritida, infekčně-alergická polyradikuloneuritida, polyneuropatie alergického, toxického, dyscirkulačního, dysmetabolického původu);
- Léze jednotlivých míšních nervů (kompresně-ischemické, traumatické, zánětlivé);
- Poškození hlavových nervů (neuralgie, neuritida).
Hlavními příčinami vertebrogenních lézí provázených periferními motorickými poruchami jsou degenerativní léze páteře (spondylóza, intervertebrální artróza, tvorba osteofytů), změny anatomických struktur (stenóza páteřního kanálu, lumbarizace, sakralizace), spondylolistéza (nestabilita segmentů páteře ), systémová onemocnění pojiva (sakroiliitida, ankylozující spondylitida), zlomeniny páteře, infekční léze, primární nádorová ložiska nebo metastázy.
Jedním z typických příznaků poškození periferních nervových struktur je radikulární syndrom – soubor příznaků, které se objevují při poškození (většinou stlačení) míšního kořene. Tato porucha je charakterizována následujícími příznaky:
- Bolestivý syndrom – pocity střelby v oblasti inervace postiženého kořene;
- Periferní motorické poruchy – parézy jednotlivých svalů nebo jejich skupin;
- Porucha citlivosti v inervované oblasti.
Syndromy periferních pohybových poruch
Rozlišují se následující syndromy periferních motorických poruch:
1. Plegie – charakterizovaná úplnou absencí dobrovolných pohybů a poklesem svalové síly na nulu. Je způsobena poškozením kortiko-svalové dráhy;
2. Paréza – projevuje se omezeným rozsahem pohybu a snížením svalové síly o 1 až 4 body.
V závislosti na distribuci periferních motorických poruch se rozlišují:
- Tetraplegie nebo tetraparéza – poškození čtyř končetin;
- Monopéza nebo monoplegie – dysfunkce jedné končetiny;
- Hemiplegie nebo hemiparéza – jednostranná porucha funkce končetiny;
- Horní nebo dolní paraplegie nebo paraparéza – poškození obou nohou nebo paží;
- Zkřížená hemiparéza nebo hemiplegie je porušením motorické funkce nohy na jedné straně a paže na straně opačné.
Existují dva typy paralýzy – periferní a centrální. Pro centrální paralýzu jsou charakteristické následující příznaky:
1. Svalová spastická hypertenze. Svaly jsou zhutněné a napjaté při palpaci, dochází ke kontrakcím, příznaku „jackknife“;
2. Zvýšení periferních reflexů a rozšíření reflexogenní oblasti;
3. Klonus chodidel, rukou, dolní čelisti a kolenních kloubů;
4. Patologické a ochranné reflexy;
5. Patologické synkineze;
6. Snížení kožních reflexů na postižené straně.
Periferní paralýza se projevuje následujícími poruchami:
- Svalová hypotonie nebo atonie;
- hyporeflexie nebo areflexie;
- Svalová slabost nebo atrofie;
- Elektromyografické známky narušení periferních plexů, kořenů a nervů;
- Záškuby fascikulárních svalů.
V přítomnosti syndromu léze předního rohu jsou určeny následující příznaky:
- Atonie a svalová atrofie;
- areflexie;
- Elektromyografické známky poruchy periferních motorických neuronů.
Syndrom poruchy periferních nervů se skládá ze tří symptomů: senzorické, motorické a autonomní poruchy.
Léze periferních nervů hlavy, krku a horní končetiny
Periferní poruchy v oblasti hlavy, krku a horních končetin se projevují následujícími syndromy:
- Reflex (cervikalgie, cervikokranialgie, cervikobrachialgie, syndrom dolního šikmého svalu, Naffzigerův syndrom (přední scalene sval) a mnoho dalších;
- Komprese (cervikální myelopatie, syndrom vertebrální arterie).
V hrudníku jsou pozorovány reflexní (dorsalgie, pektalgie), myodystrofické a kompresní syndromy (radikulární a kompresivní myelopatie). Při poškození periferních nervů se mohou objevit reflexní syndromy (lumbodynie, lumboischialgie, syndrom m. gluteus minimus nebo medius), kompresní syndromy – radikulární, myelopatie, infrapiriformis syndrom intermitentní klaudikace a syndrom piriformis svalu.
Míšní plexusy jsou tvořeny spojením větví z určitých segmentů míchy. Příznaky jejich poškození nám umožňují určit úroveň lokalizace patologického zaměření.
Cervikální plexus
Nervy této formace inervují hluboké svaly krku, pokožky hlavy, krku, ucha, bránice a pletence ramenního. Patologie je doprovázena poklesem svalového tonusu v těchto oblastech, poruchami citlivosti a bolestí.
Brachiální plexus
Poruchy periferní hybnosti s poškozením brachiálního plexu jsou určeny prevalencí a lokalizací procesu. Při traumatickém poškození horního uzlu tohoto plexu nebo delším házení paží za hlavu, např. při operacích, vzniká Erb-Duchennova obrna, která je charakterizována motorickými poruchami proximální paže při zachování funkce ruky a prsty; ruka visí jako bič, pohyby prstů jsou zachovány. Při poškození dolního svazku vzniká Dejerine-Klumpkeho obrna, pro kterou je typická distální plegie postihující především flexory prstů a drobné svaly ruky. Totální poškození celého brachiálního plexu, ke kterému může dojít při luxaci humeru, zlomeninách prvního žebra, klíční kosti nebo střelných poraněních v této oblasti, je doprovázeno periferním motorickým postižením v podobě obrny.
Poměrně často se periferní motorické poruchy s poškozením brachiálního plexu rozvíjejí při poškození n. medianus v přirozených anatomických tunelech. Tato patologie je charakterizována syndromem suprakondylární-ulnární rýhy (rozvíjí se nadměrná flexe prstů se silnou bolestí), syndromem pronator teres a syndromem karpálního tunelu (silná bolest v prstech, která se zesílí při projekci n. medianus v oblasti zápěstí je klepnuto).
V případě tunelové neuropatie n. ulnaris se periferní motorické postižení projevuje slabostí, následně atrofií svalů ruky (tento stav vzniká po delším sezení u stolu), oslabením flexe a addukce pátého prstu.
Hrudní nervy
Tyto struktury inervují mezižeberní svaly, kůži laterální a přední části hrudníku a také svalovou a kožní část přední břišní stěny. Nejtypičtější motorickou poruchou s periferním poškozením hrudních nervů je paréza břišních svalů. Charakteristické jsou také opásání, stahující bolesti v odpovídajících oblastech.
Bederní plexus
Celkové poškození této konstrukce je extrémně vzácné. To je možné u zlomenin pánevních kostí, páteře, v případě komprese těhotnou dělohou, nádorových novotvarů a zánětlivých procesů v retroperitoneálním prostoru. Nejčastěji se rozvíjí bederní plexopatie, která je charakterizována bolestí podbřišku, pánevních kostí, kříže, poruchou citlivosti kyčlí a pánevního pletence, dále poruchami hybnosti v bederní páteři, kolenním a kyčelním kloubu na odpovídající straně. .
Při poškození n. femoralis se periferní motorické poruchy projevují potížemi s flexí bérce, atrofií m. quadriceps femoris, ztrátou kolenního reflexu a poruchou citlivosti vnitřní a přední plochy stehna. Při postižení nervu nad tříselným vazem je narušena flexe kyčle (jeho addukce do břicha) a je obtížné zvednout tělo z vodorovné polohy.
sakrální plexus
Nejčastěji se periferní motorické poruchy rozvíjejí při poškození femorálního nervu, vytvořeného z kmenů sakrálního plexu. V tomto případě je narušena flexe bérce, vzniká paralýza chodidla a prstů, ztrácí se citlivost celé bérce a chodidla a vzniká syndrom intenzivní bolesti.
Hyperkineze
Dalším příznakem periferních motorických poruch je hyperkineze. Jedná se o nadměrné, nadměrné pohyby, ke kterým dochází mimovolně. Existují následující typy hyperkineze:
- Chvění. Může být typicky parkinsonský, kombinovaný s plastickou svalovou hypertonicitou a akinezí. Mohou být pozorovány rytmické drobné pohyby připomínající kutálení míčků. Dědičné chvění začíná u prstů, pak se přesouvá do krčních svalů. Během pohybů se může objevit záměrný třes;
- Chorea je rychlá kontrakce svalových skupin končetin, trupu nebo obličeje. Připomínají grimasy. Pohyby zesilují vzrušením a mizí během spánku. Pacienti nejsou schopni tyto pohyby potlačit;
- Hemibalismus se projevuje rychlými, prudkými rotačními, vrhacími, rozmáchlými pohyby paží. Často se vyskytují v proximálních oblastech. K provedení pohybu musí pacient vyvinout velkou sílu;
- Torzní spasmus je hyperkineze končetin a trupu. Objevuje se při dobrovolných pohybech. Pacient zaujímá nepřirozené, domýšlivé pózy s rotací trupu;
- Atetóza je červovitý pomalý pohyb rukou a prstů;
- Choreoatetóza se projevuje kombinací choreických pohybů s atetózou. Silněji se projevuje při řeči, smíchu, psychické zátěži.
Projevem periferních motorických poruch je faciální paraspasmus. Při této poruše se objevují svalové křeče, které zužují palpebrální štěrbinu a vytahují koutek úst ven. Poté se rozšířily do krčních svalů.
Tiky jsou rychlé, klonické záškuby obličejových a nosních svalů, které se objevují náhle. Někdy pacienti otočí hlavu na stranu nebo přikývnou. Synkineze jsou periferní pohybové poruchy, které se projevují konjugovanými pohyby doprovázejícími spontánní pohyby.
Léčba poruch periferní hybnosti
U plegie nebo parézy není medikamentózní léčba účinná. Pacientům jsou předepsány masáže, pohybová terapie, fyzioterapeutické procedury, balneologická léčba. Pacientům s poruchou periferní hybnosti jako je spasticita jsou předepisovány benzodiazepiny, intratekálně je podáván etanol nebo fenol a jsou prováděny blokády periferních nervů. U kojenecké obrny se používá selektivní zadní rizotomie. Někdy je účinná transkutánní elektrická nervová stimulace.
Ve specializovaných lékařských centrech se k léčbě periferních motorických poruch používá elektrická stimulace mozečku a zadních míšních sloupců. Ortopedická léčba může být užitečná.
Akupunktura se používá k léčbě pacientů s poruchami periferní hybnosti. Někdy jsou biologicky aktivní body drážděny elektrickým proudem. Technika Shuboshi je účinná. Psychika pacienta je ovlivňována pomocí psychoterapie (arteterapie, kognitivně behaviorální terapie, ericksonovská hypnóza). Technika „smyslové místnosti“ je široce používána.
V některých případech se provádějí neurochirurgické operace. Během operace jsou ovlivněny subkortikální formace mozku. Pokud dojde ke kompresi, provede se operace neurolýzy k odstranění kýly nebo novotvaru. Za účinnou se také považuje léčba pacientů s poruchami periferního pohybu pomocí chronické epidurální elektrické stimulace. Laserová terapie je široce používána.
osteochondrózy
Pro osteochondrózu jsou typičtější periferní motorické poruchy. Onemocnění je založeno na poškození jádra meziobratlové ploténky. Na patologickém procesu se podílejí i další části páteře, pohybový aparát a nervový systém. Existují následující klinické varianty průběhu osteochondrózy:
- Primární poškození meziobratlového disku;
- Herniované meziobratlové ploténky. Vznikají v důsledku prolapsu patologicky změněného jádra meziobratlové ploténky přes poškozený vazivový prstenec;
- Spondylosis deformans je projevem věkových změn na páteři. Vznikají v důsledku primárních dystrofických změn ve vazivovém prstenci meziobratlového disku;
- Spondyloartróza je dystroficko-degenerativní léze intervertebrálních kloubů.
Osteochondróza se projevuje periferními motorickými poruchami. Vyvíjí se pod vlivem těchto faktorů:
- Genetická predispozice;
- Přetížení a mikrotraumata;
- porucha autoimunitního systému;
- Dysmetabolické poruchy;
- Endokrinní onemocnění;
- Spinální anomálie.
Principy léčby osteochondrózy
Ke snížení bolesti zad se pacientovi s poruchami periferní hybnosti doporučuje provést změny životního stylu:
- Vyhněte se odpočinku na lůžku a pokračujte v běžných činnostech v rozumných mezích;
- Naučte se správný vzorec pohybů;
- Spěte na ortopedické matraci, při akutní bolesti noste ortopedický korzet.
Ke snížení závažnosti periferních nervových poruch je předepsána léková terapie. Provádí se lokální aplikace dimexidu, blokáda novokainem nebo lidokainem. Využívají se fyzioterapeutické metody léčby (elektroforéza a fonoforéza karipazimu a lidázy). U pacientů s poruchami periferní hybnosti je indikována manuální terapie, akupunktura a trakce.

Poruchy chůze jsou změny charakteru chůze, které se projevují porušením délky kroku, jeho šířky, rytmu a symetrie, dále změnami polohy těla a končetin při pohybu. Nejčastěji se vyskytuje ve stáří s různými neurologickými onemocněními.
Příčiny
Patologie může být vrozená nebo získaná. Změny chůze mají mnoho anatomických a neurologických příčin. Do první skupiny patří poranění páteře a končetin. Neurologických faktorů je mnohem více. Zde jsou příčiny ztráty koordinace, závratí a změn chůze:
- poruchy cerebrovaskulární cirkulace (včetně akutních mrtvic);
- patologie postihující čelní lalok mozku nebo mozeček;
- funkční poruchy centrálního nervového systému (astenický nebo polyneuritický syndrom atd.);
- amyotrofická skleróza;
- diabetes mellitus;
- svalová dystrofie;
- encefalitida;
- patologie míchy;
- genetické nemoci;
- nedostatek vitamínů B;
- neurální amyotrofie;
- dětská mozková obrna (CP);
- Parkinsonova nemoc;
- torzní dystonie.
Toto je základní seznam patologií, které mohou ovlivnit chůzi dospělého a vést ke špatné koordinaci při chůzi. Ve skutečnosti existuje mnoho důvodů a není možné je všechny vyjmenovat.
Jak se identifikují varianty poruch chůze?
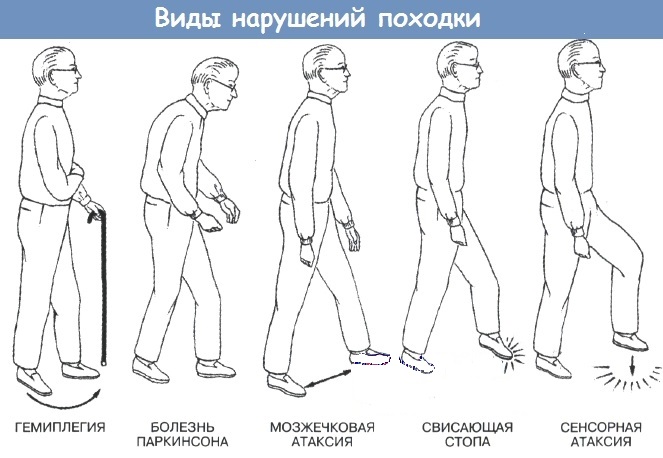
Podle toho, jak se určité znaky projevují, lze rozlišit následující typy:
- Ataktický, nebo roztřesený. Vyskytuje se při poškození mozečku nebo thalamu. Pacient široce roztahuje nohy a chodí, neustále se potácí, pravidelně ztrácí rovnováhu.
- Lisování. Objevuje se v důsledku poškození vodivých vláken nervového systému. Při chůzi pacient spustí nohu na celé chodidlo najednou, jako by každý krok otiskoval.
- Míchání. Tento typ chůze je charakteristický pro starší lidi a také se vyvíjí na pozadí řady neurologických patologií a obecné slabosti. Vyznačuje se zkrácením délky kroku, při kterém se chodidlo téměř neodlepuje od podlahy, jako by táhlo.
- Kohout (peroneální, steppage). Vyskytuje se, když jsou problémy s peroneálním nervem, na pozadí roztroušené sklerózy, poliomyelitidy a některých dalších patologií. Při zvedání nohy visí noha dolů a pacient musí silně pokrčit koleno, aby nezachytil visící palec na zemi.
- Kachní chůze (Duchenne kulhání). Při chůzi se zdá, že pacient přechází z jedné nohy na druhou a připomíná kachnu. Taková nejistá chůze se vyskytuje u lidí trpících parézou nebo u osob, které utrpěly mechanické poranění únosné skupiny stehenních svalů.
- Paretic. Vyvíjí se v důsledku svalové parézy dolních končetin. Specifické rysy závisí na tom, která svalová skupina je zapojena do patologického procesu.
- Hemiparetická chůze. Doprovází hemiparézu jakékoli povahy: mrtvice, porodní poranění, abscesy a mozkové nádory. Při pohybu je pacientova paže přitisknuta k tělu a nemocná noha se napřímí a při pohybu popisuje půlkruh, přičemž se tělo pokaždé vychýlí ke zdravé polovině těla.
- Hypokinetická. Projevuje se ztuhlostí pohybu. Vyvíjí se u lidí trpících Parkinsonovou chorobou nebo se vyskytuje na pozadí hydrocefalu.
- Hyperkinetická. Charakterizované chaotickými náhlými pohyby. Vyskytuje se s choreou, dystonií nohou a hyperkinezí.
- Iatrogenní. Vyvíjí se v důsledku intoxikace alkoholem nebo užívání určitých léků. Pacienti mají pocit, že je nohy při chůzi neposlouchají.
- Paraspastický. Je typická pro lidi trpící hypertenzí, vyskytuje se také u pacientů s dětskou mozkovou obrnou, těžkým nebo kritickým nedostatkem vitamínů B a myelopatií.
- Idiopatický senilní. Objevuje se ve stáří a je spojena s degenerativně-dystrofickými změnami v pohybovém aparátu.
- Mrazivá dysbasie (zamrzání při chůzi) a propulze (zrychlení při chůzi v důsledku malého nedobrovolného zatlačení). Objevují se u pacientů trpících Parkinsonovou chorobou. Někdy se zmrazení objevuje po multifokálních mrtvicích nebo jednoduše u starších lidí bez známek neurologických patologií.
- Póza bruslaře. Při chůzi člověk ohýbá tělo nízko a dělá široké, rozmáchlé pohyby. K takové nestabilitě dochází při ortostatické hypotenzi.
Který lékař léčí poruchy chůze?
K úspěšné léčbě nejistých chůzí a problémů s koordinací je nutné identifikovat pravou příčinu těchto jevů. Pokud dojde k onemocněním nebo poruchám pohybového aparátu, je pacient léčen ortopedem-traumatologem. V ostatních případech je nutné poradit se s terapeutem nebo neurologem, protože porucha chůze je nejčastěji pozorována u různých onemocnění nervového systému.
Diagnostičtí lékaři hodnotí příznaky, určují příčinu patologie a v případě potřeby odkazují na další specialisty: revmatologa, onkologa, angiochirurga, psychiatra a další lékaře.

Domluvte si schůzku online
Bez front a dlouhého čekání, v čase, který vám vyhovuje k návštěvě jakéhokoli lékaře
Diagnostika poruch chůze na klinice ORL-PRACTIKA
Při vstupní konzultaci lékař vyslechne pacientovy stížnosti, odebere anamnézu, změří krevní tlak a provede neurologické vyšetření. Pro stanovení konečné diagnózy odborník odešle pacienta na další vyšetření:
- CT sken lebky nebo MRI mozku;
- Ultrazvuk
- ENMG;
- encefalografie.
Pomocnou metodou jsou laboratorní testy (PCR, RIF, ELISA, testy na protilátky, biochemie krve). Jsou předepisovány pro podezření na infekci, autoimunitní proces nebo intoxikaci.
Rozsah vyšetření v každém případě stanoví lékař, a to na základě předpokládané diagnózy.
Léčba
Konzervativní léčba nejisté chůze zahrnuje různá opatření. S přihlédnutím k hlavní diagnóze jsou pacientům předepsány antibakteriální léky, NSAID, svalové relaxancia, antikonvulziva, prostředky k normalizaci mikrocirkulace a zlepšení vedení nervových impulsů.
Nedílnou součástí komplexní konzervativní léčby nejisté chůze a špatné koordinace je pohybová terapie, která využívá klasické techniky, mechanoterapii a cvičení na speciálních trenažérech. Léčebná tělesná výchova je doplněna masážemi, reflexní terapií a různými metodami manuální terapie, dále se provádí kurz fyzioterapie – bahenní terapie, termální procedury, elektrostimulace.
Chirurgická léčba se používá pouze v případě závažných indikací. V případě rozsáhlých patologických procesů se tedy provádí resekce nádoru, otevření abscesu a léčba hematomu.
Při poruchách prokrvení se používá uzávěr nebo embolizace aneuryzmat, provádí se rekonstrukce tepen, vytvářejí se umělé anastomózy.
V případě úrazů jsou indikovány dekompresivní trepanace a stabilizační operace na páteři.
V některých případech pacienti vyžadují ortopedickou chirurgickou korekci ke korekci sekundárních muskuloskeletálních poruch.
















