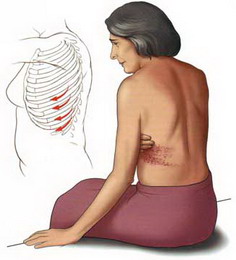
Postherpetická neuralgie je stav, který je doprovázen bolestí a obvykle následuje po epizodě pásového oparu. Samotný termín odkazuje na stav (bolest po oparu).
Pásový opar (herpes zoster) – příčinou je reaktivace viru varicella zoster, který je latentně v lidském těle a z neznámých důvodů se aktivuje a způsobí epizodu pásového oparu Přesné důvody aktivace viru zatím nejsou známy. známý.
Reaktivovaný virus se šíří podél nervů a způsobuje bolest a vyrážky nebo malé puchýřky na kůži. Typicky se pásový opar a bolest obvykle vyskytují na jedné straně trupu nebo hlavy. Nejčastěji se vyrážky objevují v oblasti hrudníku. Nemoc obvykle trvá několik týdnů a odezní bez zanechání stopy. Někdy ale virus poškodí nervová vlákna, což má za následek bolest a další příznaky po vymizení vyrážky. Toto je postherpetická neuralgie
Příznaky postherpetické neuralgie se liší (v závislosti na individuálních charakteristikách jedince) a mohou zahrnovat silnou bolest, necitlivost, brnění a parestezie v oblasti postižené virovou infekcí. Postherpetická neuralgie může mít negativní dopad jak na každodenní život, tak na schopnost pracovat. V současné době však existují poměrně účinné způsoby léčby tohoto stavu (fyzioterapie, léčba drogami).
Rizikové faktory
Pásový opar může dostat pouze ten, kdo měl plané neštovice. Existují však určité skupiny, které jsou náchylnější k postherpetické neuralgii:
- Věk – pravděpodobnost postherpetické neuralgie je vyšší ve vyšší věkové skupině. (u 30 % osob starších 60 let, kteří prodělali pásový opar, se následně rozvine postherpetická neuralgie) a pouze u 10 % mladší skupiny se rozvine postherpetická neuralgie.
- Lokalizace vyrážek – příznaky neuralgie jsou výraznější, pokud byly vyrážky v oblasti čela nebo očí.
- Souběžná patologie – Přítomnost potlačeného imunitního systému (po chemoterapii nebo užívání imunosupresiv) nebo onemocnění, jako je AIDS.
Včasná léčba pásového oparu je důležitá. Léčba zahájená během 2-3 dnů po objevení se vyrážky může pomoci snížit příznaky a vyhnout se riziku postherpetické neuralgie.
Příčiny
Postherpetická neuralgie má specifickou patogenezi. Nervy jsou svou strukturou podobné elektrickým drátům, které probíhají celým tělem a vedou impulsy z centrálního nervového systému a zpět s informacemi o stavu orgánů a tkání. Smyslové nervy přenášejí bolest, teplotu a hmatové vjemy.
Postherpetická neuralgie nastává, když virus pásového oparu poškodí smyslové nervy. Poškozené nervy začnou fungovat špatně a vysílají bolestivé impulzy do centrálního nervového systému. To vede k chronické bolesti nebo smyslovým poruchám v určitých oblastech těla.
Příznaky
Příznaky postherpetické neuralgie se typicky vyskytují pouze v oblasti těla postižené pásovým oparem a zahrnují:
- Bolest (může být ostrá, řezání, pulzování, pálení),
- Necitlivost, brnění, svědění
- Bolesti hlavy, pokud je pásový opar lokalizován na hlavě nebo obličeji
- Zřídka svalová slabost nebo paralýza, pokud je poškozen nerv zásobující určitý sval.
Někdy pacienti pociťují alodynii. Allodynie je reakce, která není úměrná podnětu (to znamená, že pacient na drobné podněty, jako je mírná změna teploty nebo dotek oděvu, reaguje silnou bolestí).
Diagnóza
Pokud se po epizodě vyrážky nebo smyslových poruch objeví bolest, měli byste se poradit s lékařem. Diagnostika se opírá o anamnézu, vyšetření a laboratorní testy (nutné k vyloučení jiných onemocnění). Instrumentální diagnostické metody (CT, MRI, EMG, ultrazvuk) jsou předepsány pouze v případě potřeby diferenciální diagnostiky.
Předpověď
Cvičebná terapie, fyzioterapie a medikamentózní léčba ve většině případů pomáhají zmírnit příznaky a obnovit kvalitu života. Zvláště pokud je léčba prováděna včas.
Léčba
Lékařské ošetření:
- Analgetika, jako je acetaminofen (Tylenol, Panadol, Tempra) a nesteroidní protizánětlivé léky (NSAID), jako je aspirin, ibuprofen, naproxen a Celebrex.
- Opioidy – Váš lékař může předepsat opioidní analgetika na silnou bolest, která není kontrolována běžnými analgetiky, ale tyto léky by měly být používány s opatrností kvůli riziku závažných nežádoucích účinků. Například: Tato skupina zahrnuje tramadol nebo oxykodon. Některé studie naznačují, že oxykodon může také pomoci snížit alodynii.
- Antidepresiva – Tyto léky jsou účinné při léčbě deprese. Navíc zlepšují spánek (například amitriptylin, Cymbalta atd.).
- Antikonvulziva – Léky této skupiny jsou určeny zejména k prevenci křečových stavů. Ale někdy jsou docela účinné pro postherpetickou neuralgii (Neurontin, Lyrica, Topamax, karbamazepin).
- Bloky – injekce kortikosteroidů do paravertebrálních bodů někdy vedou k výraznému snížení bolesti.
- Lokální léky proti bolesti – masti, gely obsahující analgetika nebo anestetika (lidokain). Pomáhá dočasně zmírnit příznaky.
Prevence
Některé antivirové léky mohou pomoci zabránit nebo snížit účinky pásového oparu, a tím snížit riziko postherpetické neuralgie:
- Vakcína proti planým neštovicím – Vakcína proti viru varicella zoster (Varivax) je nyní běžnou dětskou vakcínou, ale může být také doporučena pro starší děti a dospělé, kteří nikdy plané neštovice neměli. Tato vakcína nezaručuje, že osoba nedostane plané neštovice nebo pásový opar, ale může snížit trvání a závažnost příznaků a riziko komplikací, jako je postherpetická neuralgie.
- Vakcína proti pásovému oparu – (Zostavax) může být podána lidem starším 60 let (kteří měli plané neštovice, ale ne pásový opar). Přípravek Zostavax se nedoporučuje používat u určitých skupin lidí (například u osob podstupujících léčbu rakoviny nebo u osob s oslabenou imunitou).
- Antivirová léčiva – Antivirová léčiva, jako je acyklovir, valocyklovir, famciklovir, pokud se užívají během prvních 72 hodin po objevení se pásového oparu, mohou pomoci zkrátit dobu pásového oparu a snížit pravděpodobnost vzniku postherpetické neuralgie.
Fyzioterapie pomáhá snížit bolest a zmírnit zánět. Používají se různé techniky (včetně transkutánní elektrické stimulace).
Cvičební terapie pomáhá obnovit elasticitu vazů a svalů. Cvičení lze provádět jak na simulátorech, tak ve formě gymnastiky.
Akupunktura. Tato metoda je docela účinná při obnově vodivosti a snížení bolesti.
Použití materiálů je povoleno za předpokladu, že je uveden aktivní hypertextový odkaz na stálou stránku článku.

Pityriasis alba (pityriasis alba) je běžné benigní kožní onemocnění sestávající z charakteristických kulatých nebo oválných hypopigmentovaných lézí s malými šupinami a vyskytuje se především u dětí a dospívajících. Většina pacientů má v anamnéze atopii a pityriasis alba může být menším projevem atopické dermatitidy. Není spojeno s parazitárními a hlístovými zamořeními, stejně jako s bakteriálními infekcemi. Pityriasis alba je rozšířená po celém světě. Prevalence mezi dětmi je podle různých autorů asi 5 %.
Příčiny pityriasis alba
Příčina pityriasis alba není zcela známa. Hypopigmentace je způsobena sníženou aktivitou melanosomu, která vede ke snížení obsahu pigmentu v kůži. Lichen alba je často kombinován se suchou kůží a atopickou dermatitidou.
Příznaky bílého lišejníku
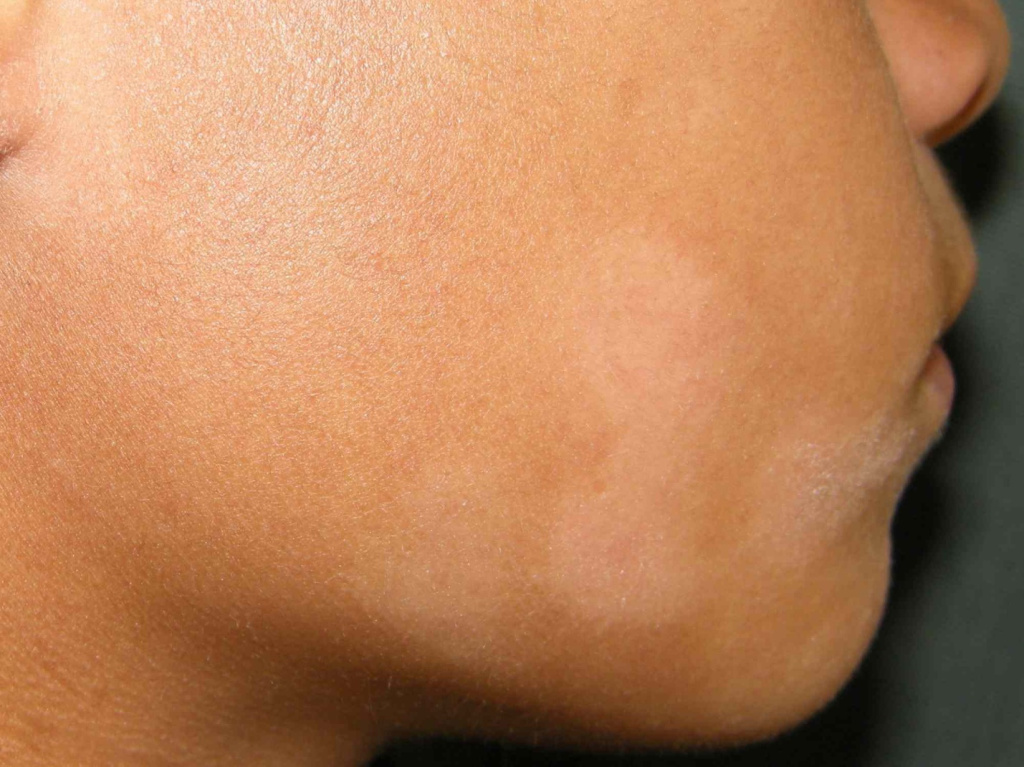
Nejčastěji jsou léze lokalizovány na obličeji (zejména na tvářích), pažích a horní části trupu a jsou patrnější u lidí s tmavším fototypem pleti. Často se objevuje po slunění, protože opálením okolní kůže se postižená místa zviditelní. Proto mohou rodiče zaznamenat první projevy u dítěte po dovolené na horách, u moře a v létě. Do zimy se sice tón pleti vyrovná, ale zároveň se zvýší suchost pokožky na postižených místech. Nejčastěji vás subjektivně tyto skvrny vůbec netrápí. Někteří pacienti však mohou pociťovat mírné svědění v postižených oblastech. Léze pityriasis alba se zpravidla vyvíjí v několika fázích:
- Mírně šupinatá růžová skvrna.
- Hypopigmentovaná skvrna s malými povrchovými šupinami.
- Hypopigmentovaná skvrna bez šupin.
- Řešení.
S čím lze nemoc zaměnit?
Diferenciální diagnostika se provádí u různých dalších onemocnění, které se projevují bílými skvrnami, především vitiligo a lichen versicolor.
Tabulka „Diferenciální diagnostika pityriasis alba s vitiligem a pityriasis versicolor“
| Lichen bílá | versicolor | Vitiligo | |
| Primární lokalizace | Tváře, obličej, trup, paže | Záda, hrudník, břicho, paže | Na jakékoli části těla, nejčastěji na konečcích prstů, očních víčkách, kolem úst |
| Přímá barva | Světlejší než okolní kůže | Červenohnědé skvrny, které jsou pak světlejší než okolní kůže | Bílé skvrny |
| Woodova lampa | Žádná fluorescence | Existuje fluorescence | Bílo-modré skvrny |
| Věk pacientů | Děti do 18 let, velmi zřídka dospělí | Častěji dospělí | Může se objevit v jakémkoli věku |
| Škrábání na houby | Záporný | Pozitivní | Záporný |
| Velikost a tvar lézí | Nejčastěji malé kulaté léze do 5 cm v typických lokalizacích | Léze jakékoli velikosti, bizarního tvaru, mají tendenci se zvětšovat a slévat se do větších skvrn, které mohou pokrývat většinu těla | Od malých skvrn až po úplné zabarvení celého těla |
Specialista by měl v případě potřeby provést diferenciální diagnostiku lepry, tuberózní sklerózy, sekundární hypopigmentace, lichen sclerosus, mycosis fungoides, anemického a achromického névu, jakož i dalších stavů doprovázených hypopigmentací kůže.
Diagnóza je obvykle stanovena klinicky. V případě potřeby lze předepsat další výzkumné metody, jako je vyšetření pod Woodovou lampou a mikroskopie škrábanců na houby. V extrémně vzácných případech se provádí kožní biopsie s patohistologickým vyšetřením.
Možné důsledky a komplikace
Pacienti a rodiče se často obávají kosmetického vzhledu vyrážky. Lichen alba odezní spontánně a samostatně s postupným obnovením normální pigmentace kůže. Doba dokončení řešení se pohybuje od několika měsíců do několika let, ačkoli většina případů se vyřeší do jednoho roku. Obvykle (ne vždy) se nové léze přestanou objevovat po pubertě.
Jak léčit pityriasis alba
V závislosti na projevech může dermatolog předepsat zvlhčovače (změkčující krémy) ke zmírnění suchosti v postižených oblastech a také inhibitory kalcineurinu, které výrazně urychlují proces obnovy barvy pokožky. Použití topických kortikosteroidů k léčbě pityriasis alba je omezeno jejich potenciálními vedlejšími účinky, jako je atrofie kůže, zejména při dlouhodobém používání na obličeji.
Postižená místa je třeba chránit před slunečním zářením, protože ztmavnutí okolní kůže může narušit kosmetický vzhled. Opalovací krém může pomoci zabránit spálení postižených oblastí a snížit ztmavnutí okolní kůže.
Další možnosti léčby, obvykle vyhrazené pro rozsáhlé případy, zahrnují fotochemoterapii psoralenem ultrafialovým zářením-A (PUVA) a cílenou fototerapii excimerovým laserem 308 nm.
FAQ
Jak identifikovat pityriasis alba?
Pityriasis alba je kožní onemocnění, při kterém se nejčastěji na tvářích dětí objevují světlé (ne bílé) skvrny s mírným odlupováním. Diferenciální diagnostiku a konečnou diagnózu provádí dermatolog.
Přenáší se pityriasis alba?
Lichen alba není nakažlivé onemocnění a nepřenáší se kontaktem. Také toto onemocnění není způsobeno Giardií, červy a jinými parazity.
Který lékař léčí pityriasis alba?
Lichen alba by měl být sledován a léčen dermatologem.
Je možné léčit pityriasis alba doma?
Lichen alba nevyžaduje hospitalizaci ani léčbu v nemocnici, ale pro diferenciální diagnostiku a správnou léčbu musíte kontaktovat dermatologa. Neměli byste se sami léčit, protože to může vést ke zhoršení stavu a traumatu kůže. Systémová a antiparazitární léčba nemá prokázanou účinnost, k dosažení léčebného efektu stačí lokální léčba.
 | Autor: Imil Chalitov Dermatolog na klinice Asmo. |
Dávejte pozor!
Informace jsou poskytovány pouze pro informační účely a neměly by být používány jako návod k samoléčbě. Pouze lékař může rozhodnout o předepisování léku, stejně jako o stanovení dávky a způsobů jeho použití.
Web pharmaclick.uz nenese odpovědnost za možné negativní důsledky vyplývající z použití informací zveřejněných na webu pharmaclick.uz.















