
Pro registraci vyplňte níže uvedený formulář a klikněte na tlačítko „Registrovat“.
Brzy vás budeme kontaktovat!
Kliknutím na tlačítko „Přihlásit se“ souhlasíte se zpracováním osobních údajů a souhlasíte se zásadami ochrany osobních údajů
Lymfostáza dolních končetin
Lymfostáza nohou je charakterizována zadržováním tekutin, otoky a výskytem ulcerózních ran.
Léčba lymfostázy dolních končetin v Moskvě se provádí až po komplexním vyšetření a identifikaci hlavní příčiny onemocnění.
Autor článku
Ivan Gennadjevič Makarov
- Člen Asociace lymfologů Ruska
- Autor metodických doporučení pro lékaře a pacienty schválených akademickou radou Státního vzdělávacího ústavu vyššího odborného vzdělávání RMAPO Ministerstva zdravotnictví Ruské federace
- Studoval u specialistů z Foeldi Klinik a Sharite Klinik (Německo)

- Člen Asociace lymfologů Ruska
- Autor metodických doporučení pro lékaře a pacienty schválených akademickou radou Státního vzdělávacího ústavu vyššího odborného vzdělávání RMAPO Ministerstva zdravotnictví Ruské federace
- Studoval u specialistů z Foeldi Klinik a Sharite Klinik (Německo)
Co je lymfostáza nohou
Onemocnění způsobuje zhoršený tok lymfy. Lymfatický systém obsahuje velké množství cév, které transportují lipidy a bílkoviny. Lymfa je filtrována v lymfatických uzlinách, poté se dostává do celkového krevního oběhu. Jejich provoz však může být kdykoli narušen.
Stagnace lymfy vede k zablokování lymfatických uzlin a otoku tkáně. Rozvíjí se proces jizvení, který postihuje končetiny. Chronická lymfostáza dolních končetin se nazývá lymfedém. Onemocnění je charakterizováno vazodilatací a ztluštěním podkožních vrstev. Při prvních příznacích patologie je důležité zahájit léčbu na klinice (Moskva má široký výběr klinik a specialistů).
Příčiny a rizikové faktory
Onemocnění je dědičné a vzácné.
Lymfostáza dolních končetin se vyvíjí v důsledku různých patologií lymfatických uzlin.
- vrozená lymfostáza dolních končetin;
- primární lymfedém Praecox;
- Tardeho lymfedém;
- sekundární lymfostáza.
- trauma
- zánětlivý proces;
- odstranění tříselného uzlu;
- nádor měkkých tkání;
- provádění radiační léčby;
- nádor v lymfatické uzlině.
Poznámka! Lymfostáza je progresivní onemocnění a může vést k invaliditě.
Postižená končetina postupně zvětšuje svůj objem. Rozvíjí se „elefantiáza“ a objevuje se kloubní artróza.
Fyzická aktivita nemocného člověka klesá. Lymfostáza může vyvolat omezení aktivity a rozvoj obezity.
Typy pooperačních lymfedémů
Vrozená lymfostáza je častěji diagnostikována u žen.
Vyskytuje se v důsledku abnormálního zúžení jizev a stlačení lymfatické uzliny. V dědičné formě jsou příznaky onemocnění pozorovány u několika členů rodiny.
Pokud dojde k poškození lymfatického systému chirurgickým zákrokem, vzniká sekundární lymfostáza dolních končetin. V důsledku léčby křečových žil mohou nastat komplikace. Onemocnění je lépe léčitelné, pokud je zahájeno v rané fázi.
Fáze onemocnění a komplikace lymfedému nohou
Vrozená patologie se vyvíjí během prvních 2 let života člověka. Lymfodém je spojen s vrozenými genovými mutacemi a výskytem žloutenky. Lymfostáza dolních končetin Praecox se vyvíjí před 35. rokem života.
V I. stadiu onemocnění vzniká otok, který lze snadno zjistit přitlačením ruky na tkáň. Pokud zatlačíte prstem na vzniklý otok dolních končetin, zůstane v této oblasti malý otvor.
Otoky nohou jsou jednostranné. Otoky dolních končetin se mohou zvýšit se změnami počasí a blížící se menstruací. Někdy se objeví otoky nohou, pokud jsou končetiny delší dobu v určité nižší poloze.
První stupeň je reverzibilní. Postupně otoky nohou ustupují, pokud jsou postižené končetiny zvednuty nahoru.
Stádium II onemocnění je charakterizováno proliferací tkání končetin. Na nohou dochází k degradaci pojivové tkáně. Otok neustupuje a promáčkliny po stisknutí již nezmizí. Onemocnění ve stadiu II je v nohách nevratné a obtížně léčitelné.
Otoky dolních končetin jsou výraznější, ale nebolestivé. Během chladného období může lymfedém vymizet, pokud člověk není vystaven fyzické aktivitě. Existují však další příznaky a komplikace:
- omezení pohyblivosti kloubů dolních končetin;
- pocit těžkosti v nohou;
- modrý odstín pleti;
- deformace.
Při lymfedému dochází k růstu pojivové tkáně, což vede k dlouho se hojícím ulcerózním lézím. Stupeň III je charakterizován výskytem modřin a vředů na nohou. Postižená místa se těžko hojí. K odstranění lymfedému je nutná účinná terapie.
Trvalé otoky nohou jsou doprovázeny různými infekcemi a trofickými poruchami. Mnoho pacientů konzultuje lékaře až ve chvíli, kdy nemoc již dosáhla pokročilého stadia.
Je to důležité,! Při prvních příznacích nebezpečné patologie je nutné podstoupit vyšetření a zjistit stav cév.
Diagnóza.
Jaký lékař by měl být konzultován
Ne každý ví, kde se lymfostáza dolních končetin léčí. Pro léčbu budete muset kontaktovat flebologa nebo cévního chirurga. Ošetřující lékař předepíše potřebné testy:
- Dopplerografie cév dolních končetin;
- biochemický krevní test;
- počítačová tomografie nebo MRI;
- Ultrazvukové vyšetření pánevní oblasti.
Pro správné posouzení stavu cév a lymfatických uzlin je nutná diagnostika na klinice. Studie potvrdí nebo vyvrátí předběžnou diagnózu a odhalí rozsah poškození bérce. Pokud je diagnostikována lymfostáza nohou, léčba může trvat dlouhou dobu.
Léčba lymfostázy: jak odstranit otoky
Pro účinnou léčbu je důležité, aby pacient dodržoval hygienická pravidla a denně ošetřoval postiženou kůži. Položení bolestivé končetiny na polštář uvolní silné otoky a odstraní bolestivost.
Otoky nohou můžete odstranit různými metodami.
- léky;
- mezoterapie;
- speciální cvičení;
- nošení kompresních punčoch.
Při potvrzení lymfedému nohou může být léčba konzervativní a zahrnuje užívání určitých léků. V mnoha situacích jsou předepsány následující:
- diuretika;
- benzopyrony;
- léky na zlepšení průtoku krve.
Dávejte pozor! Dobrý efekt má intraarteriální injekce lymfocytů pacienta a injekce hyaluronidázy.
Pokud lymfostáza vyvolává vývoj vředů a erysipelů, k léčbě se používá ošetření postižených oblastí antiseptiky a protizánětlivými látkami. Při vzniku lymfedému dolních končetin by léčba měla zahrnovat nejen zevní ošetření ran, ale také léčbu antibiotiky, která pomáhá léčit patologii.
Jednou z účinných léčebných procedur je masáž postižených nohou.
V této věci pomůže pouze kvalifikovaný odborník.
Jak léčit lymfostázu nohou masáží? Je důležité kombinovat různé druhy pohybů a úderů.
Pokud jsou na kůži vředy, podráždění nebo eroze, neměli byste navštěvovat masážního terapeuta. Masáž je jednoduchá procedura, ale je lepší ji svěřit zkušenému odborníkovi.
Kde to najdu? Profesionální masáže a ošetření obvykle nabízejí kliniky, které poskytují léčbu onemocnění.
Fyzikální terapie zahrnuje celou řadu gymnastických cvičení. Pohybová terapie podporuje zvýšený odtok lymfy z dolních končetin a eliminuje stagnaci tekutin.
Jak léčit lymfedém nohou cvičením?
Denně provádějte jednoduché manipulace:
1. Sedněte si na stoličku.
2. Položte ruce před sebe.
3. Ohněte a narovnejte kolena.
Stejné cvičení lze provádět se zvednutými pažemi. Toto opatření zvyšuje zatížení nohou a pomáhá eliminovat nepříjemné příznaky onemocnění.
Dobrý efekt má i další jednoduchý cvik – ohýbání trupu.
Chcete-li je provést:
1. Postavte se rovně, nohy mírně od sebe.
2. Dotkněte se rukama podlahy.
3. Ohněte se nejen dopředu, ale také různými směry.
Gymnastika zlepšuje odtok lymfy v dolních končetinách a pomáhá odstraňovat lymfedém.
Během procedury je však důležité sledovat vaši pohodu. Pokud se váš celkový stav zhorší, musíte přestat cvičit.
Jak vyléčit lymfostázu dolních končetin pomocí cvičení – můžete se zeptat na klinice.
Specialisté centra pomohou obnovit pohyb lymfy přes cévy a přestanou cítit neustálé nepohodlí.
Zkušený odborník vám řekne, jak léčit lymfostázu bérce.
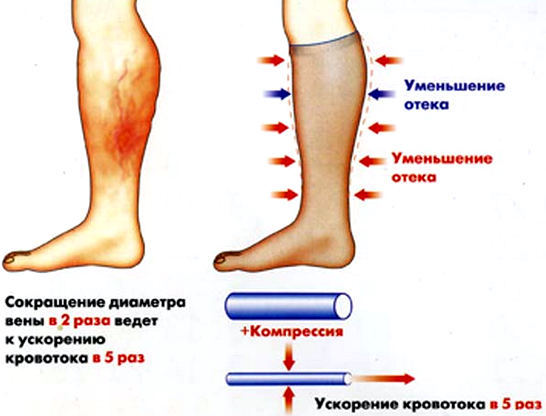
Nedílnou součástí léčby onemocnění je nošení speciálního kompresního úpletu.
Jak léčit lymfostázu dolních končetin pomocí kompresního prádla? K ošetření nohou byste měli volit přípravky, které udrží rovnováhu tvorby lymfy.
- zlepšit funkce lymfatického systému;
- podporovat pohyb lymfy v celém těle;
- příznivě působí na stav svalů a cév;
- snížit bolest v patologii.
Jak vyléčit lymfostázu nohou bez profesionálního masážního terapeuta?
Samomasáž můžete provádět denně.
Za tímto účelem:
1. Hladivými pohyby masírujte obě končetiny.
2. Postižená místa uštípněte a prohněťte.
3. Provádějte relaxační tahy.
Samomasáž je účinná procedura, která pomáhá zlepšit odtok lymfatické tekutiny. Procedura je výborným doplňkem k užívání léků.
Speciální výživa umožňuje snížit tělesnou hmotnost a zlepšit funkce lymfatického systému.
Pokud nevíte, jak léčit lymfedém nohou dietou, začněte jíst méně soli a bílkovin.
Vyvážená strava by měla obsahovat:
Produkty; Jak pomoci
Ovesné vločky, jsou zdrojem vlákniny a vitamínů skupiny B. Příznivě působí na krevní oběh a lymfatický systém. Posiluje cévy a zvyšuje jejich elasticitu. Otrubový chléb; Obsahuje velké množství užitečných prvků. Zlepšuje odtok lymfy, normalizuje krevní oběh, zabraňuje stagnaci lymfy. Mořské plody; Dodávají tělu esenciální kyseliny a stopové prvky. Mají silný antioxidační účinek. Zlepšuje funkce oběhového a lymfatického systému. Zelenina Dodává tělu základní vitamíny a minerály. Zlepšuje metabolismus a krvetvorbu.
Alkohol, okurky, marinády, sladkosti a pečivo jsou zakázány.
Vyhnout byste se měli nejrůznějším paštikám, klobásám, bílému pečivu, dezertům a konzervám.
Jak vyléčit lymfostázu nohou dietou?
Musíte přísně dodržovat dietu předepsanou lékařem nebo výživovým poradcem.
Různé lidové recepty nejsou v terapii vysoce účinné.
Prostředky však pomohou odstranit lymfostázu a mohou být použity při komplexní terapii onemocnění.
Doporučeno:
1. Pijte česnekový vývar*.
2. Na postižená místa přikládejte obklady z upečené cibule**.
3. Vezměte odvar z pampelišky, jitrocele, divoké mrkve, křídlatky.
*Česnekový odvar je lék, který pomáhá obnovit tok lymfy. K odstranění lymfedému vezměte 400 ml medu. Produkt musí být přírodní. Přidá se oloupaný nasekaný česnek. Produkt je infuzován po dobu jednoho týdne na tmavém místě. Vezměte 1 polévkovou lžíci česnekového medu třikrát denně.
**Abyste mohli aplikovat obklad, měli byste cibuli upéct i se slupkou. Hotová zelenina se smíchá s březovým dehtem. Komprese se aplikuje přes noc. K léčbě se používá asi 8x.
Recepty tradiční medicíny pomáhají obnovit krevní oběh v nohou.
Je užitečné zahrnout řepnou šťávu do každodenní stravy.
Doporučuje se také vypít malé množství červeného vína.
Různé diuretické byliny podporují odtok lymfy.
Doporučuje se užívat odvar z šípků, listů rybízu a pampelišky. Léčivé byliny se nalijí vroucí vodou, nechají se půl hodiny, poté vezměte 2 polévkové lžíce třikrát denně.
Dobrou účinnost má jitrocelový odvar.
Listy rostliny se vaří a louhují v uzavřeném kastrolu asi hodinu. Vezměte odvar 200 ml 3krát denně.
Je užitečné užívat léčivé koupele.
Pro tento postup se vaří listy a kořeny jitrocele a provázku. Rostliny je třeba povařit asi 5 minut a poté nechat v uzavřené nádobě. Položte nohy na 10 minut do teplého vývaru. Musíte se koupat asi týden.
Ve zvláštních případech může lékař doporučit hirudoterapii. Umístění pijavic pomáhá zlepšit odtok lymfy a normalizovat krevní oběh. Hirudoterapeutická sezení pro lymfostázu lze provádět 2krát týdně.
Лимфаденит – это воспаление лимфоузлов на шее, о симптомах, лечении и причинах заболевания мы расскажем в статье.
Задача лимфатических узлов – фильтровать лимфу по пути следования кровотока, чтобы патогены не попадали в жизненно важные органы. Именно благодаря им в крови возникает большое количество лимфоциты, то есть клетки иммунной системы. Когда пациент заболевает, что их число значительно увеличивается, а вместе с ними становятся больше в размерах шарообразные узелки, которые находятся в паху, в местах локтевых и коленных сгибов, в грудине и брюшной полости. Но самые важные лимфоузлы локализуются на шее. Именно они защищают основные вены и артерии, чтобы зараза не проникла в головной мозг.

Typy lymfadenitidy
Недуг можно назвать вспомогательным состоянием и даже симптомом чего-то более опасного, потому что сам по себе он не возникает, а только в комплексе с другим диагнозом воспалительного характера.
Когда в организме человека иммунная система дает сбой и образуется очаг заболевания, то по кровяному руслу патогены попадают в один из лимфатических узлов. На этой территории с помощью лейкоцитов и лимфоцитов одерживает победу заболевший человек. Но если причина достаточно сильная и инородные патогенные агенты возникают в большом количестве, то появляются первые признаки воспаления лимфоузлов на шее, а именно – их увеличение в размерах. Это происходит за счет активной выработки клеток иммунитета.
Но в зависимости от места локализации, степени тяжести и способа инфицирования есть несколько классификаций.
По способу заражения:
- гематогенный, то есть через кровь, когда в одной части тела появился очаг, и по венам или артериям патоген достиг лимфатического узла;
- контактный, происходит в случаях, когда инфицированы органы, находящиеся близко, например, носоглотка;
- механический – из-за повреждения тканей, кожных покровов вблизи лимфоузла с последующим проникновением патогена.
По источнику инфекции лимфаденит бывает:
- Специфический. Наиболее классическая клиническая картина, когда у пациента набухают шейные лимфооттоки из-за заражения кандидами или бактериями. Обычно это стафилококки или стрептококки, то есть самые частотные возбудители ангины, тонзиллита и других простудных заболеваний.
- Неспецифический. Патология развивается как обострение болезней, которые приводят к резкому снижению иммунной системы. Так часто случается при ВИЧ или туберкулезе. В таком случае назначают, помимо терапии основного недуга, значительную дозу иммуностимуляторов.
По степени тяжести течения:
- Острый. Характеризуется быстрым возникновением отечности, болей и резким воспалением шейных лимфоузлов. Симптоматика усиливается стремительно, может затрагивать близлежащие узлы. При некорректном или несвоевременном лечении могут возникнуть серьезные осложнения.
- Хронический. Это длительное течение болезни с нарастающими симптомами и рисками прогрессирующей болезненности. Обычно такая стадия начинается в тех случаях, когда не было проведено надлежащего лечения на начальном этапе воспалительного процесса.
- Реактивный, то есть очень быстрый. Процесс соответствует своему названию, потому что кроме отека и боли в области уха или челюсти нет других признаков недуга.
По клинической картине:
- Гнойный – бактериальный очаг находится рядом с органов иммунной защиты, поэтому при возникновении гноя он может затрагивать и их. В лимфоузлах также продолжается активное размножение патогенов. Без срочной терапии антибиотиками или в ряде случаев без оперативного вмешательства велик риск надрыва абсцесса. В результате болезнетворная масса может достигнуть жизненно важных органов, в том числе головного мозга.
- Катаральный. Происходит со значительным покраснением мягких тканей. Это случается за счет того, что кровеносные капилляры лопаются, высвобождая кровь.
- Гранулематозный. Гранулемы представляют собой сгустки кровяных и лимфатических телец, которые смешиваются в единую массу. Они часто проявляются на коже в виде бляшек, красноватых пятен, сыпи.
- Серозный. Выделяется мутный осадок в тканях. Экссудат частично состоит из лимфоцитов. Это приводит к общему ухудшению состояния здоровья, так как фактически перестает работать иммунитет. Также в таком состоянии воспаление лимфоузлов на шее справа и слева происходит очень стремительно, они могут достичь значительных размеров.
- Гиперпластический. Это такая запущенная стадия болезни, когда объем узла от классического в 2-3 миллиметра разрастается до нескольких сантиметров.
- Некротический. Самый опасный вид, потому что при нем начинают отмирать клетки.

По количеству пораженных лимфооттоков:
- единичный – затронут только один участок;
- региональный, он же множественный – поражение в целой области;
- тотальный – все или большая часть групп лимфатических узлов по всему телу.
Еще одна классификация разделяет недуги по локализации. Но мы будем ориентироваться только на шейно-воротниковую зону.
Симптомы увеличения лимфоидной ткани
При лимфадените считается нормальным, если воспалительный процесс происходит симметрично. Если, напротив, поражение будет только в одной стороны, то есть риск, что патология имеет онкологическую природу. Но прежде чем обращаться к онкологу, следует обратить внимание на симптоматику. Классические проявления:
- Повышение температуры. Как и при любом другом воспалении, на борьбу с инфекции начинают активно вырабатываться лейкоциты. Их концентрация в организме вместе с токсичными продуктами жизнедеятельности бактерий приводит к симптомам интоксикации. То есть к слабости, сонливости, небольшой лихорадки, с апатичному состоянию. Все это проходит вместе с жаром, который обычно не достигает отметки более 38,5 градусов. Если на градуснике за 39, то следует срочно обратиться к врачу. В ряде случаев это может быть вызвано сопутствующим заболеванием, например, тонзиллитом. Но если горло при этом не болит, то такая высокая температура может свидетельствовать о гнойной или серозной природе болезни, что опасно.
- При пальпациях можно обнаружить ярко выраженные шишки. Они могут небольшими и со временем увеличиваться.
- Все мягкие ткани шеи немного опухают. Припухлость давит на гортань, поэтому пациенту становится трудно говорить и глотать.
- При повороте или наклоне головы боль усиливается.
Вся эта симптоматика свойственна такому состоянию как лимфаденопатия. Этот диагноз не стоит путать с лимфомой, то есть с раком. Но следует обследоваться на предмет возможной онкологии.
Побочными симптомами могут стать:
- увеличение гланд и их болезненность при глотании;
- опухание слюнных и слезных желез;
- припухлость щитовидки.
Если вы увидели такие проявления у себя, у своих близких или у ребенка, то следует незамедлительно посетить врача. Мы настоятельно не рекомендуем применять в качестве самолечения способы, которые повышают температуру тела. Также не стоит проводить процедуры с нагреванием лимфатических узлов. То есть нельзя делать компрессы, примочки и паровые ванночки для ног. Это может только усугубить ситуацию.
До обследования специалиста вы можете начать прием иммуномодулятора «Цитовир-3». Это лекарственный препарат отечественного производства, который фактически не имеет противопоказаний и возможных негативных последствий. Его следует принимать 4 дня, чтобы повысить уровень эндогенного интерферона. Активные вещества (бендазол, тимоген и аскорбиновая кислота) стимулируют естественную выработку белков-защитников. Это облегчит течение болезни и поможет в выздоровлении.
Что делать и к кому идти при воспалении лимфоузлов на шее
В том случае, если симптомы тесно связаны с катаральной или гнойной ангиной, тонзиллитом, фарингитом, гайморитом или классическим синуситом, то можно говорить о вероятной связи этих болезней с лимфаденитом. Скорее всего после полного курса лечения простудных заболеваний верхних дыхательных путей бактериального характера, пройдет и воспалительный процесс. Поэтому следует обратиться к терапевту, ЛОРу.

Также в тандеме с ними могут работать:
- иммунолог – мы уже отметили, что лимфоидные ткани тесно связаны с иммунитетом;
- инфекционист – для определения типа инфекции;
- онколог – к нему направляют в редких случаях реактивной лимфаденопатии или при иных признаках возможной лимфомы.
diagnostika
Специалист попросит вас назвать симптоматику, спросит, когда появились первые признаки, а также с какой интенсивностью они сейчас беспокоят. Затем он пальпирует пораженный участок, чтобы определить диаметр лимфатических узлов. При подозрении на неинфекционную причину может быть назначено ультразвуковое исследование. Также вам будет нужно сдать кровь и мочу на предмет увеличенного числа лейкоцитов и наличия токсичных веществ.
Иммунолог также сделает иммунограмму. Этот анализ поможет дать объективную картину состояния вашей иммунной системы. При плохих или недостаточно удовлетворительных результатах могут быть назначены иммуномодуляторы.

Причины воспаления лимфоузлов на шее у взрослой женщины или мужчины
При заболеваниях верхних дыхательных путей происходит воспалительный процесс, который приводит к распространению инфекции по кровотоку. И так как шейный лимфоотток находится ближе всего к участку заражения, то и воспалительный процесс там возникает в первую очередь. Поэтому первая и основная причина – это сопровождение таких диагнозов как ангина или тонзиллит. И чем сильнее недуг, тем больше становится опухоль, боль усиливается, а при пальпации можно почувствовать плотные лимфоидные ткани размером с грецкий орех или даже куриное яйцо.
Но не только бактерии могут стать возбудителем лимфаденита. К нему могут привести:
- HIV;
- раковые метастазы;
- синдром Шарпа или иные патологии с соединительными тканями;
- частое употребление алкогольной продукции;
- хронические проблемы с иммунитетом и частые болезни;
- poruchy štítné žlázy;
- отит уха;
- кариозные или иные зубные инфекции;
- Pohlavně přenosné choroby.
А также привести к такой реакции организма могут механические повреждения кожи, например, царапина грызуна или домашнего питомца. Рассмотрим подробнее возможные причины в зависимости от локализации.
Vpravo
- инфекционные заболевания горла;
- сбой работы одной стороны щитовидки;
- воспаление правой гланды;
- zubní kaz.
levý
Кроме вышеупомянутых факторов, которые могут быть с обеих половин, левосторонняя припухлость может свидетельствовать о нарушениях в работе ЖКТ и брюшной полости. Могут быть диагностированы:
- cytomegalovirus;
- toxoplazmóza.
Za
Если боль отдает в затылочную область, то велика вероятность, что у пациента инфекционный мононуклеоз,который развивается под действием вируса Эпштейн-Барра.
Это очень опасный диагноз, при котором может появиться светобоязнь, припухлость лица, кашель, озноб, жар, покраснение горла и кашель. Из-за увеличения селезенки начинает болеть живот.
Za uchem
Důvody mohou být:
- otitis media;
- příušnice;
- rubella
- фурункул или другие гнойные образования на слуховом проходе.
Под челюстью
Подчелюстные узлы воспаляются, как правило, при серьезных нарушениях иммунной системы либо при частых или хронических заболеваниях. Спровоцировать это могут:
- artritida;
- синдром Вагнера;
- lupus erythematosus;
- сывороточная болезнь.
Лечение воспаления лимфоузлов на шее у взрослого
При повышенной температуре следует принять жаропонижающие. При этом до 38,5 градусов терапевты не советуют пить лекарства, так как такая отметка свидетельствует об активной самостоятельной борьбе тела с патогенами. При сильном жаре можно принять антипиретики: «Парацетамол», «Вольтарен», «Ибуклин».
Если причина в отите, кариесе, фурункуле или иных сопутствующих заболеваниях, то нужно в первую очередь вылечить их, тогда отечность спадает со временем сама собой.
При хроническом лимфадените следует сделать иммунограмму, так как основная причина – это сниженный иммунитет. Следует начать прием иммуномодуляторов. Хорошее действие из этой категории лекарственных средств оказывает препарат «Цитовир-3». Он быстро и качественно повышает уровень интерферона в крови, что облегчает работу лимфоузлов.
При гнойном течении болезни следует точно следовать рекомендациям специалиста. Он может назначить:
- Антибиотики внутривенно или перорально. Обязательно необходимо допить назначенное количество лекарств, в обратном случае есть риск рецидива.
- Постельный режим. Для детей, а также для пациентов с запущенной стадией недуга или осложнениями, понадобится госпитализация.
- Хирургическое вмешательство – в редких случаях, когда есть риск разрыва абсцесса.
- Физиотерапевтические процедуры с помощью стимуляции лимфоидной ткани током или лазером.
Если воспаление вызвано вирусом, то могут быть назначены противовирусные препараты.
В редких случаях назначают «Преднизолон». Он помогает восполнить секрецию, которая выделяется надпочечниками и регулирует уровень лейкоцитов и лимфоцитов.
Среди наружных методов терапии можно выделить следующие мази:
- «Гепариновая».
- «Вишневского».
- Diclofenac.
Они снимают воспаление, обезболивают. При этом следует учесть, что применять их нужно только в комплексе с таблетками.
Komplikace
Так как лимфоотток очищает кровяное русло от инфекции, то при нарушенной работе лимфатических узлов велика вероятность того, что патогены будут распространяться по всему организму и затронут жизненно важные органы. Если они достигнут головного мозга, то может начать менингит.
Вторая опасность – это сепсис, то есть заражение крови. Такое последствие может быть после гнойного течения болезни.
При переходе в хроническую стадию рецидивы могут повторяться часто, а иммунная система сильно ослабнет.

Prevence
В качестве превентивной меры следует укреплять свой иммунитет и стараться избегать заболеваний верхних дыхательных путей. Нужно:
- Правильно питаться. В рационе ежедневно должны быть свежие овощи и фрукты. Исключите фастфуд и газировку.
- Следить за гигиеной. Мойте руки после каждого посещения общественных мест с большим скоплением людей.
- Постепенно закаляться.
- Укреплять свое тело упражнениями и занятиями спортом.
- Chůze častěji na čerstvém vzduchu.
- 2-3 раза в год пить курс «Цитовир-3».

В статье мы рассказали, какие виды лимфаденита бывают, какие причины к нему приводят, а также как лечить воспаление лимфоузлов на шее. Будьте внимательны к своему здоровью и при первых признаках обращайтесь к врачу.

















