Hledáte zkušeného specialistu v oboru arteriální hypertenze? Na stránkách PRIMO MEDICO najdete specialisty, kliniky a centra pouze v oblasti specializace, která vás zajímá, v Německu, Rakousku a Švýcarsku.

Specialisté a kliniky v Německu, Švýcarsku a Rakousku

Kardiologická klinika, Lucern

Soukromý docent Dr. med. Dr. Miria Neitzel-Wittke
Intervenční kardiologie
Mönchengladbach

Prof., Dr. med. Dr. Uwe Nixdorff, člen Evropské kardiologické společnosti

Prof., Dr. med. Dr. Wolfgang Schöls
Informace o léčbě v Německu, Švýcarsku a Rakousku
Hypertenze neboli vysoký krevní tlak je časté cévní onemocnění. S každým úderem srdce pumpuje krev do cév a vyvíjí tlak na stěny cév. Pokud je tento tlak v tepnách neustále zvýšený, tzn. dlouho zůstává na úrovni 140/90 mm Hg, pak se hovoří o arteriální hypertenzi. Vzhledem k tomu, že krevní tlak podléhá určitým výkyvům – v závislosti na denní době nebo fyzické aktivitě – je k odhalení patologií nutné dlouhodobé sledování.
Na hypertenzi je nejnebezpečnější to, že může pomalu a tiše vést k nemocem, jako je mrtvice, infarkt nebo selhání ledvin. V závislosti na závažnosti onemocnění provádí léčbu terapeut nebo kardiolog.
Jaké jsou příčiny hypertenze?
Existují dvě formy hypertenze.
Primární hypertenze
Primární hypertenze nastává, když vysoký krevní tlak není způsoben základním onemocněním. O vysokém krevním tlaku lze říci, že existuje „sám o sobě“. Tato forma hypertenze může být způsobena různými faktory, ale přesná příčina není známa.
Mezi rizikové faktory pro rozvoj primární hypertenze patří genetika, obezita, konzumace alkoholu, fyzická nečinnost, kouření, věk, nedostatek draslíku a vysoký příjem soli. U žen může být hypertenze spojena i s nástupem menopauzy.
Při kombinaci hypertenze s diabetem 2. typu, obezitou a vysokým cholesterolem se metabolický syndrom označuje jako metabolický syndrom, který výrazně zvyšuje riziko cévní mozkové příhody.
Sekundární hypertenze
Sekundární hypertenze je vždy důsledkem jiného onemocnění, například onemocnění ledvin a cév, metabolických poruch atd. Navíc některé léky, jako jsou antikoncepční pilulky nebo léky na revma, mohou způsobit zvýšení krevního tlaku.
Jaké jsou příznaky arteriální hypertenze?
Hypertenze se také nazývá „skryté“ nebezpečí, protože zůstává po dlouhou dobu nezjištěná a asymptomatická. Včasná detekce a léčba onemocnění je zvláště důležitá, protože může vést k závažným komplikacím a poškození orgánů.
Mezi typické příznaky vysokého krevního tlaku patří bolesti hlavy, zejména v zadní části hlavy, závratě, nevolnost a červená pleť. Navíc se může objevit nespavost a nervozita, které jsou u žen často spojené s menopauzou, ale ve skutečnosti se pod tím může skrývat hypertenze. U mužů může arteriální hypertenze způsobit erektilní dysfunkci.
Jaké jsou diagnostické metody?
Vzhledem k tomu, že hypertenze je často asymptomatická, je velmi důležité včasné odhalení tohoto onemocnění. Vlastní monitorování krevního tlaku se doporučuje osobám starším 35 let.
Při podezření na arteriální hypertenzi je hlavní diagnostickou metodou měření krevního tlaku. Jedno měření však k odhalení onemocnění nestačí. Protože krevní tlak u zdravého člověka podléhá kolísání v závislosti na denní době, fyzické aktivitě, konzumaci kávy nebo alkoholu, je nutné dlouhodobé měření minimálně 24 hodin.
Pokud opakovaná měření tlaku často ukazují hodnotu nad 140/90 mmHg. nebo si pacient stěžuje na bolesti hlavy a nevolnost, je třeba provést základní vyšetření.
Toto hodnocení zahrnuje podrobný rozhovor s pacientem (anamnéza), fyzikální vyšetření, měření krevního tlaku, vyšetření krve a moči, EKG a dlouhodobé monitorování krevního tlaku. Při podezření na sekundární arteriální hypertenzi se provádějí další studie v závislosti na individuálním klinickém obrazu.
Jak léčit arteriální hypertenzi?
Při včasné diagnóze hypertenze, která dosud nezpůsobila závažné komplikace, se pacientovi doporučuje nejprve změnit životní styl. Zdravé stravování, hubnutí, fyzická aktivita, prevence stresu, vyhýbání se nikotinu a alkoholu – to vše obvykle vede k dobrým výsledkům.
Pokud po těchto opatřeních nedojde ke zlepšení nebo je onemocnění již v pokročilém stádiu, lékaři přistupují k medikamentózní terapii. Léčba je u každého pacienta individuální a měl by ji provádět ošetřující lékař s přihlédnutím k možným doprovodným onemocněním.
Standardní terapie pro léčbu arteriální hypertenze, samotná nebo ve vzájemné kombinaci, zahrnuje následující léky:
Diuretika mají vazodilatační účinek. Snižují objem tekutin v těle, což brání vylučování chloridu sodného. Často se používají k vylepšení jiných léků.
Beta-blokátory potlačit receptory pro stresové hormony adrenalin a norepinefrin a tím oslabit činnost sympatiku (část autonomního nervového systému, která je zodpovědná za zvýšenou reakci organismu na stres).
Antagonisté vápníku uvolňují svaly cév a zlepšují jejich elasticitu, čímž snižují tlak na stěny cév.
ACE inhibitory ovlivňují renin-angiotensin-aldosteronový systém, zodpovědný za regulaci krevního tlaku.
Jaká je prognóza a pravděpodobnost progrese arteriální hypertenze?
Prognóza hypertenze se liší od člověka k člověku. Rozhodující význam má hladina krevního tlaku a přítomnost doprovodných onemocnění. Čím dříve je arteriální hypertenze zjištěna, tím nižší je riziko komplikací a poškození orgánů a tím snazší je kontrolovat tlak.
Pokročilá forma hypertenze může vést k ateroskleróze, infarkt mrtvice, onemocnění očí a ledvin. Proto je velmi důležité pravidelně kontrolovat krevní tlak po dosažení věku 35 let.
Mnoho je v rukou pacienta. Zdravý životní styl, který řeší rizikové faktory, může zabránit progresi onemocnění.
Arteriální hypertenze v létě
V létě teploty někdy přesahují 30°C. Teploty nad 25 °C se zároveň stávají další zátěží pro pacienty s arteriální hypertenzí a dalšími kardiovaskulárními chorobami. Jak se blíží letní měsíce, zvyšuje se riziko infarktu. Nebezpečné jsou zejména náhlé změny teplot, které mohou vést k srdeční arytmii.
Vysoké teploty navíc ovlivňují cévy a vedou k jejich expanzi. V důsledku toho klesá krevní tlak, čímž se zvyšuje účinek antihypertenziv. Pokud není dávka upravena, může to vést k mírným závratím a dokonce k cévní nedostatečnosti.
Z výše uvedených důvodů se pacientům v letních měsících doporučují denní kontroly krevního tlaku. Kromě toho musí ošetřující lékař upravit dávkování léků pro každého jednotlivého pacienta.
Arteriální hypertenze neboli vysoký krevní tlak je hlavním rizikovým faktorem pro rozvoj mozkové mrtvice, infarktu myokardu, srdečního selhání, poškození cév a ledvin a zhoršeného vidění. I mírné zvýšení krevního tlaku vede ke snížení průměrné délky života. Zákeřnost arteriální hypertenze spočívá v tom, že člověk ne vždy cítí, jak se mu zvýšil krevní tlak. To je důvod, proč se hypertenze také nazývá „tichý zabiják“.
Hladiny krevního tlaku se u lidí liší a závisí na jejich aktivitě. Například srdce nemusí pracovat rychle a tvrdě, když odpočíváte, ale když vykonáváte fyzickou práci, je zapotřebí velkého objemu krve, aby svaly zásobovaly kyslíkem, a krevní tlak začíná stoupat. Krevní tlak je obvykle nižší od 1:00 do 5:00, prudce stoupá od 6:00 do 8:00, poté zůstává prakticky beze změny během dne a večera a klesá od 11:00 do 12:00 v noci. Krevní tlak se také zvyšuje s věkem.
Při jaké úrovni krevního tlaku budeme považovat osobu za arteriální hypertenzi?
Arteriální hypertenze (AH) je chronické stabilní zvýšení krevního tlaku o 140/90 mm. rt. Umění. a vyšší.
V tomto případě je třeba rozlišovat mezi hypertenzí jako nezávislým onemocněním (primární nebo esenciální hypertenze) a jako příznakem jiného onemocnění (sekundární hypertenze, například u onemocnění ledvin, endokrinního systému).
Hlavním cílem léčby pacientů s arteriální hypertenzí je minimalizovat riziko rozvoje kardiovaskulárních komplikací.
Nejdůležitější podmínkou k tomu je dosažení cílové hladiny krevního tlaku (to jsou čísla krevního tlaku, při kterých bude riziko komplikací minimální). U většiny pacientů s hypertenzí je za cílovou hladinu považováno snížení krevního tlaku Léčba hypertenze využívá kombinaci medikamentózní terapie a změny životního stylu pacienta: dodržování správné diety s minimalizací konzumace soli a alkoholu, pravidelná pohybová aktivita, pravidelná pohybová aktivita. přestat kouřit a udržet si normální tělesnou hmotnost.
NEDROGOVÁ LÉČBA ARTERIÁLNÍ HYPERTENZE
1. Omezte příjem soli z jídla!
Naše jídlo obvykle obsahuje asi 10–15 g soli denně. To je výrazně vyšší než normálně. Snižte množství soli, které konzumujete, na 4–6 g denně (1–1/2 čajové lžičky). Omezení může vést ke snížení počtu užívaných antihypertenziv a jejich dávek.
Esenciální hypertenze je nejčastějším typem hypertenze, její příčina není vždy identifikována. U lidí s tímto typem hypertenze však byly identifikovány některé charakteristické vztahy. Například esenciální hypertenze se rozvíjí pouze ve skupinách s vysokým příjmem soli, více než 5,8 g denně.
2. Zkontrolujte množství alkoholu, které pijete. Muži s hypertenzí, kteří pijí alkohol, by měli omezit jeho příjem na 20–30 g denně (u etanolu), ženy s hypertenzí na 10–20 g denně. Celková spotřeba alkoholu za týden by neměla překročit 140 g u mužů a 80 g u žen.
3. Vysoká konzumace zeleniny a ovoce, nízkotučné a jiné druhy stravy. Jezte zeleninu, nízkotučné mléčné výrobky, dietní a rozpustnou vlákninu, obiloviny a celozrnné výrobky a rostlinné bílkoviny ze zdrojů s nízkým obsahem nasycených tuků a cholesterolu. Doporučuje se jíst ryby alespoň dvakrát týdně a 300–400 g denně.
4. Hlídejte si váhu. Lidé s nadváhou (20 % nebo více než normálně) častěji trpí hypertenzí.
5. Pohybujte se více. U pacientů s hypertenzí se doporučuje mírné aerobní cvičení (chůze, jogging, jízda na kole, plavání) v trvání alespoň 30 minut po dobu 5–7 dní v týdnu.
6. Přestaňte kouřit.
7. Snažte se vyhýbat stresovým situacím. Bylo prokázáno, že neustálý stres a negativní emoce, stejně jako psychická únava, ovlivňují rozvoj arteriální hypertenze.
LÉKOVÁ TERAPIE ARTERIÁLNÍ HYPERTENZE
U většiny pacientů s hypertenzí samozřejmě nemedikamentózní terapie k dosažení cílové hladiny krevního tlaku nestačí. Proto potřebují neustálé užívání antihypertenziv.
Užívání moderních léků může účinně léčit arteriální hypertenzi. Existuje několik skupin léků, které normalizují krevní tlak na cílové hodnoty a udržují jej ve stabilním stavu. Lékovou terapii pro léčbu konkrétního pacienta volí lékař individuálně.
Výběr léku je ovlivněn řadou faktorů, z nichž nejdůležitější jsou:
• pacient má rizikové faktory;
• poškození ledvin, metabolický syndrom, diabetes mellitus;
• doprovodná onemocnění;
•individuální nesnášenlivost drog;
•pravděpodobnost lékových interakcí s léky předepsanými pacientovi na jiná onemocnění;
•náklady na léčbu.
Optimální léky nebo kombinace léků jsou takové, které působí plynule po celý den, působí protektivně na cílové orgány, nezhoršují sacharidový a lipidový profil a nesnižují výkonnost a kvalitu života pacientů. Kromě toho je nutné vzít v úvahu existující důkazní základnu (založenou na multicentrických randomizovaných studiích) ohledně snižování nepříznivých následků hypertenze.
Řada hypotetických léků vyráběných farmaceutickou společností Minskintercaps má přesně tyto vlastnosti.
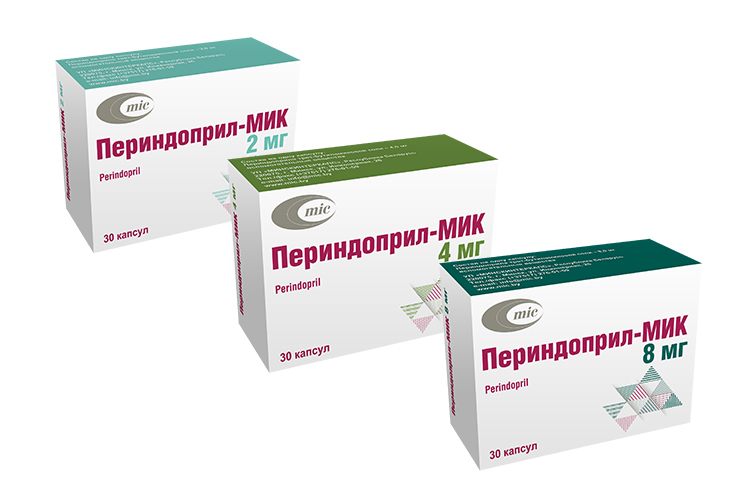
Perindopril-MIC, tobolky 2 mg, tobolky 4 mg, tobolky 8 mg – účinné antihypertenzivum, které pomáhá zlepšit prognózu a přežití pacientů s hypertenzí, doporučené jako lék pro monoterapii splňující všechna kritéria účinnosti u pacientů s počátečními stupni hypertenze.
Perindopril-MIC je ACE inhibitor, vysoce lipofilní léčivo, ve srovnání s hydrofilními léčivy snadněji proniká do orgánové tkáně. Perindopril je lepší než enalapril ve své schopnosti inhibovat ACE v tkáních plic, srdce, ledvin, nadledvin a aorty.
Perindopril-MIC má hypotenzní, vazodilatační účinky a kardioprotektivní, nefroprotektivní, vazoprotektivní a metabolické účinky.
Perindopril-MIC je lékem volby u pacientů s arteriální hypertenzí a dalšími rizikovými faktory, jako je dědičnost, hypercholesterolémie, nadváha, metabolický syndrom a kouření.
Důležité výhody přípravku Perindopril-MIC jsou:
• vysoká účinnost při dosahování cílových hladin krevního tlaku;
• prevence kardiovaskulárních komplikací;
• snadné použití – jednou denně.
Velké mezinárodní klinické studie zahrnující pacienty s kardiovaskulárním onemocněním nebo s jeho rizikem prokázaly příznivé klinické účinky perindoprilu při snižování rizika kardiovaskulárních, cerebrovaskulárních a renálních komplikací.
Bylo zjištěno, že lék je vysoce účinný nejen při léčbě hypertenze, ale také u pacientů se srdečním selháním. Lék snižuje riziko kardiovaskulárních příhod u pacientů s infarktem myokardu.

K dosažení adekvátní kontroly krevního tlaku u většiny pacientů je nutné použití kombinovaných léků.
Indapril – fixní nízkodávková kombinace, obsahuje perindopril 2 mg a indapamid 0,625 mg.
Indapril forte – fixní kombinace, obsahuje perindopril 4 mg a indapamid 1,25 mg.
Kombinované léky Indapril a Indapril forte si zachovávají všechny pozitivní účinky perindoprilu, doplněné o hypotenzní účinek diuretika indapamidu.
Indapril je ideální jak pro iniciální léčbu arteriální hypertenze, tak pro přechod na kombinovanou léčbu v případě, že monoterapie neovlivňuje; lékem volby pro většinu pacientů s arteriální hypertenzí, včetně pacientů s diabetes mellitus 2. typu, starších a geriatrických pacientů, pacientů po cévní mozkové příhodě, pacientů s arteriální hypertenzí a chronickým srdečním selháním.
Důležité výhody Indaprilu a Indaprilu forte jsou:
· vysoká účinnost při dosahování cílové hladiny krevního tlaku díky dvojímu mechanismu účinku;
· vysoká adherence k léčbě (méně pacientů léčbu ukončuje);
· dobrá snášenlivost – díky nízkým dávkám složek;
· snadné použití – jednou denně (účinek léku trvá 24 hodin);
· ochrana po dobu 24 hodin před kardiovaskulárními komplikacemi;
· snížení rizika opakovaných mozkových příhod;
· prevence závažných koronárních komplikací.
Léková řada Perindopril-MIC, tobolky (2 mg, 4 mg, 8 mg) a fixní kombinace Indapril, tobolky (2 mg perindopril + 0,625 mg indapamid), Indapril forte, tobolky (4 mg perindopril + 1,25 mg indapamid), Indapril biforte (8 mg perindopril + 2,5 mg indapamid) splňuje mezinárodní standardy, prošel srovnávacími klinickými studiemi a potvrdil stejnou klinickou účinnost a bezpečnost ve srovnání s originálními léky.

Lisinopril plus – fixní kombinace k léčbě arteriální hypertenze, obsahuje ACE inhibitor lisinopril 10 mg a kalciového antagonistu amlodipin 5 mg. LISINOPRIL PLUS ovlivňuje různé mechanismy rozvoje hypertenze, poskytuje účinnou orgánovou ochranu a snižuje počet kardiovaskulárních komplikací arteriální hypertenze (infarkt, mrtvice).
Koordinovaná práce účinných látek přípravku Lisinopril Plus – lisinoprilu a amlodipinu – poskytuje optimální hypotenzní účinek, který trvá 24 hodin, a odpolední užívání léku zabraňuje rannímu zvýšení krevního tlaku. Složky přípravku Lisinopril Plus mají příznivý vliv na metabolismus sacharidů, proto je lék doporučován pacientům s arteriální hypertenzí v kombinaci s diabetes mellitus, metabolickým syndromem a obezitou. Lisinopril Plus má nefroprotektivní účinek (chrání ledviny), který je důležitý u pacientů s diabetes mellitus a glomerusklerózou. Je důležité si uvědomit, že při použití přípravku Lisinopril Plus se tolerance zátěže zlepšuje v důsledku snížení periferní vaskulární rezistence a snížení krevního tlaku. Užívání přípravku Lisinopril Plus pacienty vede ke zlepšení fyzické výkonnosti a zlepšení kvality života.
Přítomnost v arzenálu léčby hypertenze a jediného léku (Perindopril-MIC) a řada fixních kombinací v různých dávkách (Indapril, Indapril Forte, Indapril Biforte, Lisinopril Plus) umožňuje lékaři vybrat vysoce kvalitní, účinný , bezpečné a dostupné antihypertenzivum pro každého pacienta.
PŘED POUŽITÍM LÉKŮ SI PŘEČTĚTE POKYNY A PORADTE SE S LÉKAŘEM.
Existují lékařské kontraindikace a nežádoucí účinky. Kontraindikováno během těhotenství
















