Nejčastější onemocnění páteře – osteochondróza – ničí meziobratlové disky, počínaje od okrajů, zvenčí. Existuje však onemocnění, které napadá centrální část „výstelky“ chrupavkové tkáně. Spondylodiscitida je zánětlivé onemocnění infekční povahy. Jeden z projevů nespecifické spondylitidy vede k destrukci koloidní struktury a narušení podpůrné funkce páteře.
Infekční onemocnění páteře se vyskytují ze dvou důvodů:
- pronikání bakterií přes oběhový systém (hematogenní infekce);
- posttraumatická infekce (tato metoda může zahrnovat komplikace po operaci páteře).
- Meziobratlové ploténky zřídka trpí zánětem způsobeným infekcí, protože tkáň chrupavky neobsahuje krevní cévy. Růst vazivového prstence se provádí dělením nespecializovaných buněk „chondroblastu“ na povrchu hyalinní vrstvy koncových destiček (tenké vrstvy mezi kostními tkáněmi obratlů a chrupavčitými tkáněmi disku). Chondroblasty pak dozrávají a diferencují se na chondrocyty. Prostřednictvím těchto stejných desek vstupují do vláknitého kruhu tekutina, glykoproteiny, proteoglykany a minerály. Husté buňky prstencových tkání (chondrocyty) jsou uloženy v mezibuněčné hmotě „matrice“, bohaté na vláknité molekuly kolagenu a amorfní koloidní látku. Ale nucleus pulposus se skládá z koloidního roztoku s vysokým obsahem vody, který poskytuje živné médium pro patogenní bakterie, izolované z oběhového systému, přes které imunitní buňky vstupují do místa infiltrace.
- V mnoha případech je důvodem pronikání patogenních bakterií do centrální části MP disku poranění vazivového prstence. Osteochondróza druhého a vyššího stadia (výskyt výběžků a intervertebrálních kýl) poskytuje bakteriím cestu k průniku přes radiální mikrotrhliny – ruptury ztenčené ploténky.
- Důsledky chirurgického odstranění intervertebrální kýly mohou být pro zdraví stejně nebezpečné jako neúspěšná operace: ve 34 % případů spondylodiscitidy dochází k infekci průtokem krve tkáněmi obklopujícími místo excize vyčnívající části pulposus nucleus .
Původci infekce MP disku jsou ve většině případů stejné pyogenní bakterie, které způsobují nejnebezpečnější léze kostní tkáně (osteomyelitida, tuberkulóza):
- Zlatý stafylokok;
- Pseudomonas aeruginosa;
- E. coli;
- Staphylococcus epidermidis;
- protey;
- Mycobacterium tuberculosis atd.
Hematogenní infekce míšní tkáně je sekundární povahy, protože Nejprve jsou vnitřní orgány hrudníku a břišních dutin a pánve vystaveny bakteriálnímu napadení.
Pro informaci: podle statistik se zánětlivý proces ve středu MP ploténky vyskytuje z nevysvětlitelné příčiny v každém třetím případě.
Spondylodiscitida nejčastěji postihuje děti a dospívající (od 7-8 let do 18-20 let) v období aktivního růstu páteře a také dospělé po 45-50 letech. Jako většina infekčních onemocnění páteře je spondylodiscitida častěji detekována u mužů (60–70 %). Infekční zánět MP ploténky může být (a je) mnohočetný: v případě hematogenní infekce jsou postiženy sousední obratle. Nejčastěji se takové léze vyskytují u dětí ve věku 8-10 let.
Mechanismus vývoje a symptomy
Patogenní mikroorganismy pronikají do centrální části meziobratlové ploténky přes sebemenší poškození vazivového prstence nebo krevních kapilár v hyalinní vrstvě koncové destičky, která se těsně dotýká tekutého „jádra“. Jakékoli porušení integrity matrice se může stát „otevřenou bránou“ pro pyogenní bakterie napadající chondroblasty a chondrocyty. Proteolytické enzymy vylučované bakteriemi ničí proteinovou membránu buněk, což umožňuje „agresivním“ mikroorganismům živit se produkty rozkladu nebo pronikat do cytoplazmy.
Zánětlivě-destruktivní proces začíná u koncových destiček. Poté se hnisavá tavenina, obsahující živé bakterie, lymfocyty, bakteriofágy, antigeny, protilátky a směs enzymů vylučovaných mrtvými bakteriemi a imunitními buňkami, šíří v hustších tkáních vazivového prstence a na nejtenčím místě (ve středu ploténky ) se rozpadá do nucleus pulposus.
Absces v meziobratlovém prostoru vytváří embolus (bublinu) se ztenčenými stěnami, uvnitř kterých zvýšený tlak tekutého obsahu způsobuje bolesti páteře: kořeny míšních nervů signalizují podráždění vytvořené vyčnívajícími okraji vazivového prstence (jako např. s výčnělkem osteochondrózy).
Hnisavý útvar může způsobit infekci zevních měkkých tkání periostu a vazů umístěných v paravertebrálním (paravertebrálním) prostoru.
Průnik exsudátů do míšního kanálu způsobuje vznik epidurálního abscesu, infekci míšních membrán a kompresi míchy. Možné důsledky: svalová paréza, dysfunkce vnitřních orgánů, zhoršená motorická funkce.
Tavení chrupavkové tkáně MP disku nezůstává pouze v meziobratlovém prostoru: aktivní baktericidní útok imunitního systému může poškodit kostní tkáň obratlových těl. Osteolytické enzymy vylučované určitými typy pyogenních bakterií a bakteriofágů ničí povrchové vrstvy osteocytů. Začíná eroze a demineralizace kostní tkáně sousedící s koncovými destičkami. To se může stát předpokladem pro hlubší infekci obratlových těl.
Resorpce abscesu po ukončení imunitní reakce se stává první fází procesu obnovy. Buňky pojivové tkáně nahrazují poškozenou vrstvu chrupavky, která neobnovuje meziobratlovou ploténku. Naopak se opotřebovává méně odolné vazivo a dochází ke kontaktu kostěných těl obratlů.
Povrchově umístěné osteoblasty (nezralé buňky kostní tkáně) se začínají aktivně dělit podél okrajů obratlového těla, diferencují se na plnohodnotné osteocyty a plní se sloučeninami vápníku. Výrůstky („osteofyty“) rostou, dokud nepřilnou k výrůstkům sousedního obratle a vytvoří pevné spojení. Proces vertebrální fúze je doprovázen blokádou míšních nervů, což vede k paralýze a silným bolestem zad a končetin.
Příznaky sekundárních infekčních onemocnění, mezi které patří spondylodiscitida, jsou z hlediska imunitní odpovědi podobné:
- zvýšení teploty (většinou na úroveň subfebrilií, 37,5-38,2o);
- nedostatek chuti k jídlu, ztráta hmotnosti;
- fyzická slabost, letargie;
- bolesti hlavy.
Bolest zad a částí těla závisí na umístění v páteři. V důsledku sevření horních kořenů dochází k zablokování nervových vzruchů ze smyslových receptorů (ostrost pocitů je oslabena až umrtvení). Zablokování dolních kořenů, které přenášejí povelové impulsy z míchy a mozku, má za následek oslabení motorických funkcí končetin a narušení dýchacího, kardiovaskulárního, trávicího, vylučovacího a reprodukčního systému.
Nejčastěji infekčními lézemi trpí bederní a hrudní obratle. Hematogenní infekce z infikovaných orgánů urogenitálního systému a plic (tuberkulózní infekce) je příčinou až 50 % všech známých případů spondylodiscitidy.
Zánět měkkých tkání v paravertebrální oblasti je dán otokem a zvýšeným prokrvením postižené oblasti. Bolestivý syndrom je vyjádřen v tupé otravné bolesti se záchvaty při otáčení a ohýbání. Křeče hlubokých svalů spojujících příčné výběžky narušují držení těla a omezují pohyby postižené části páteře. Dlouhotrvající křeče a dorzomyalgie (bolest zádových svalů) vedou ke špatné cirkulaci, což je místo, kde začíná degenerace svalových vláken.
Spondylodiscitida se může objevit tajně, „maskující se“ jako záchvaty bolesti charakteristické pro osteochondrózu, nespecifickou spondylitidu, spondyloartritidu. Všechny jsou charakterizovány radikulárním syndromem, těžkými záchvaty ischias a torakoalgie. Kromě toho infekční zánět ne vždy způsobuje aktivní imunitní odpověď v těle: zvýšení teploty o 0,5 stupně nebude považováno za plnohodnotný příznak. Lékař učiní závěr o přítomnosti infekce v páteři na základě testů a visoskopických studií.
Vyšetření měkkých tkání páteře pomocí radiografie dává nejednoznačné výsledky: není možné jasně rozlišit porušení integrity disků. Hnisavé tání a tvorbu abscesů lze určit pouze rozostřením obrysů koncových plotének a zkreslením obrysů obratlových těl.
Počítačová tomografie činí obraz vizuálnějším, prezentuje jej na obrazovce monitoru jako trojrozměrný obrázek a umožňuje přesněji posoudit velikost abscesu.
Průzkumné spondylogramy postižené oblasti, provedené pomocí rentgenové jednotky, poskytují vizuální informaci o erozi povrchových vrstev a sklerotizaci kostní tkáně podél okrajů obratlů.
V diagnostice onemocnění páteře je oblíbenější magnetická rezonance (přesněji „nukleární magnetická rezonance“), která je bezpečnější a citlivější než tvrdé rentgenové záření. Na fotografiích se kostní struktury zdají černé, ale měkké tkáně naplněné vodou přenášejí všechny odstíny šedé a bílé. To umožňuje detekovat nejmenší objekty (uzlíky, infiltrace) a sledovat dynamiku vývoje abscesu.
Prvořadým úkolem v případě infekčního zánětu je správně určit typ mikroorganismu, který onemocnění způsobuje. Přítomnost infekce je určena obecnými a klinickými krevními testy:
- zvýšení počtu leukocytů, zvýšení doby sedimentace erytrocytů – standardní testy na přítomnost imunitní reakce;
- zvýšení koncentrace C-reaktivního proteinu indikuje aktivní zánětlivý proces;
- „Pirquetova reakce“: analýza se provádí za účelem vyloučení sekundární tuberkulózy ze seznamu možných onemocnění (15% reakce dává zkreslené výsledky);
Biopsie nebo punkce s odběrem exsudátu z místa zánětu je nejúčinnějším způsobem, jak získat spolehlivé výsledky. Mikrobiologické studie odhalí abnormálně namnožené bakterie a určí koncentraci. Vyseté kultury jsou také testovány na citlivost na antibiotika.
Taktika léčby infekčních onemocnění páteře je založena na konzervativních metodách: medikamentózní terapie, šetrný motorický režim (v extrémních případech imobilizace, tedy klid na lůžku). Spondylodiscitida se léčí podle stejného schématu.
Zpočátku se k ničení agresivní mikrofauny používají antibiotika (cílená, pokud je patogen znám; širokospektrá, pokud je v testech zjištěno více druhů patogenních mikroorganismů a závěr je kontroverzní). Během prvních 2-4 týdnů jsou léky podávány intravenózně. Pokud pak krevní testy (ESR) vykazují pozitivní dynamiku, pacient dostává méně aktivní formy léků.
Když se lékaři domnívají, že infekční záchvat byl potlačen, jsou pacientovi předepsány regenerační léky (chondroprotektory) a nesteroidní protizánětlivé léky. Kromě toho jsou předepsány vitamíny a imunostimulanty.
Imobilizace se doporučuje u pacientů po operaci páteře nebo u těch, jejichž zánět dosáhl významného stadia destrukce ploténky. Pevná kolébka pomáhá udržovat nehybnost.
Chirurgické operace k odstranění abscesu a rekonstrukci disku MP jsou předepsány u 25 % pacientů. Odčerpání exsudátu (drenáž) z centrální oblasti meziobratlového prostoru je nejjednodušší operací u spondylodiscitidy. Drenáž vnitřních vícekomorových abscesů (uvnitř páteřního kanálu) trvá déle, protože je nutné vytvořit přístup přes měkkou nebo kostní tkáň.
Provádí se také laminektomie (odstranění kostních plátů), aby se uvolnily kořeny zpod pokleslých kloubních výběžků. Dekomprese míšních nervů je nejdůležitějším důvodem k provedení operace.
Diskektomie (odstranění zničené ploténky) a korpektomie (odstranění fragmentu obratlového těla) umožňují zcela vyčistit postiženou tkáň. Zavedení distančních štěpů (vyříznutých z kostních struktur odebraných z žeber nebo hřebene kyčelního kloubu) umožňuje, aby se tkáň chrupavky začala zotavovat a titanové struktury, které fixují páteř, dočasně uvolní zatížení postižených obratlů. Rehabilitace trvá od 3 měsíců do šesti měsíců. Prognóza vyléčení spondylodiscitidy je vždy pozitivní.
Lidská páteř je velmi složitý mechanismus, jehož správné fungování ovlivňuje fungování všech ostatních mechanismů těla.
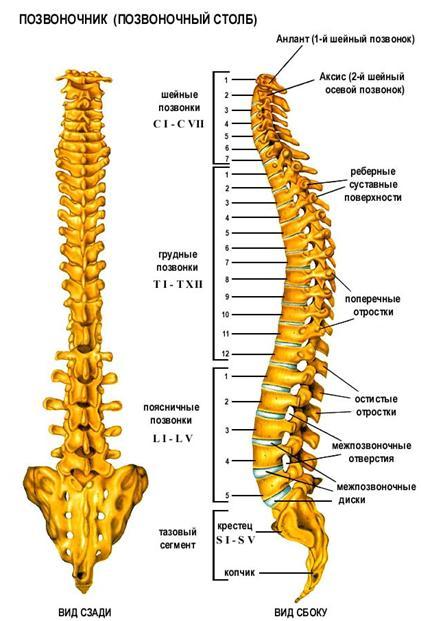
Páteř (z latinského “columna vertebralis”, synonymum – páteř) se skládá z 32 – 33 obratlů (7 krčních, 12 hrudních, 5 bederních, 5 křížových, spojených s křížovou kostí a 3 – 4 kostrční), mezi nimiž se nachází je 23 meziobratlových plotének.
Vazivo-svalový aparát, meziobratlové ploténky a klouby navzájem spojují obratle. Umožňují vám ji udržet ve vzpřímené poloze a poskytují potřebnou volnost pohybu. Při chůzi, běhu a skákání elastické vlastnosti meziobratlových plotének výrazně zmírňují otřesy a otřesy přenášené na páteř, míchu a mozek.
Fyziologické křivky těla vytvářejí dodatečnou elasticitu páteře a pomáhají zmírnit zátěž páteře.
Páteř je hlavní nosnou strukturou našeho těla. Bez páteře by člověk nemohl chodit a dokonce ani stát. Další důležitou funkcí páteře je ochrana míchy. Vysoký výskyt onemocnění páteře u moderního člověka je způsoben především jeho „vzpřímeným držením těla“ a také vysokou mírou úrazovosti.
Útvary páteře: Páteř se dělí na krční, hrudní, bederní, křížovou a kostrč. V procesu růstu a vývoje páteře se tvoří krční a bederní lordóza, hrudní a sakrokokcygeální kyfóza, která mění páteř na „pružinový systém“, který odolává vertikálnímu zatížení. V lékařské terminologii se pro stručnost latinské písmeno „C“ – C1 – C7 používá k označení krčních obratlů, latinské písmeno “Th” – Th1 – Th12 se používá k označení hrudních obratlů a bederní obratle jsou označeny jako písmeno “L” – L1 – L5.
Krční oddělení. Toto je nejvyšší část páteře. Vyznačuje se zvláštní pohyblivostí, která poskytuje takovou rozmanitost a volnost pohybu hlavy. Dva horní krční obratle s krásnými názvy atlas a axis mají anatomickou stavbu, která se liší od stavby všech ostatních obratlů. Díky přítomnosti těchto obratlů se člověk může otočit a naklonit hlavu.
Hrudní oddělení. K této sekci je připojeno 12 párů žeber. Hrudní páteř se podílí na tvorbě zadní stěny hrudníku, která je schránkou pro životně důležité orgány. V tomto ohledu je hrudní páteř neaktivní.
Bederní oblast. Tato část se skládá z nejmohutnějších obratlů, protože nesou největší zátěž. Někteří lidé mají šestý bederní obratel. Lékaři tomuto jevu říkají lumbalizace. Ale ve většině případů taková anomálie nemá žádný klinický význam. 8-10 obratlů splyne a vytvoří křížovou kost a kostrč.
Obratel se skládá z těla, oblouku, dvou nohou, trnového, dvou příčných a čtyř kloubních výběžků. Mezi obloukem, tělem a pedikly obratlů jsou vertebrální otvory, ze kterých se tvoří páteřní kanál.
Mezi těly dvou sousedních obratlů je meziobratlová ploténka, skládající se z vazivového prstence a nucleus pulposus a plnící 3 funkce: tlumení nárazů, retence sousedních obratlů, zajišťující pohyblivost obratlových těl. Kolem jádra je vícevrstvý vláknitý prstenec, který udržuje jádro ve středu a brání obratlům v pohybu do strany vůči sobě navzájem.
Anulus fibrosus má mnoho vrstev a vláken protínajících se ve třech rovinách. V normálním stavu je anulus fibrosus tvořen velmi pevnými vlákny. V důsledku degenerativního onemocnění ploténky (osteochondrózy) jsou však vlákna anulus fibrosus nahrazena jizvou. Vlákna jizvové tkáně nemají stejnou pevnost a elasticitu jako vlákna anulus fibrosus. To vede k oslabení meziobratlové ploténky a při zvýšeném intradiskálním tlaku může vést k ruptuře anulus fibrosus.
Výrazné zvýšení tlaku uvnitř meziobratlových plotének může vést k prasknutí vazivového prstence a uvolnění části nucleus pulposus za ploténkou. Tímto způsobem se tvoří výhřez ploténky, který může vést ke stlačení nervových struktur, což následně způsobuje výskyt bolesti a neurologických poruch.
Ligamentózní aparát představují přední a zadní podélné, supraspinózní a interspinózní vazy, žluté, mezipříčné vazy a pouzdro meziobratlových kloubů. Segment obratle představují dva obratle s meziobratlovou ploténkou a vazivovým aparátem.
Při destrukci meziobratlových plotének a kloubů se vazy snaží kompenzovat zvýšenou patologickou pohyblivost obratlů (nestabilitu), což má za následek hypertrofii vazů.Tento proces vede k poklesu průsvitu páteřního kanálu, v tomto případě i malých kýl nebo kostní výrůstky (osteofyty) mohou stlačit míchu a kořeny.
Tento stav se nazývá spinální stenóza. K rozšíření míšního kanálu se provádí operace k dekompresi nervových struktur.
Páteřní kanál obsahuje míchu a kořeny cauda equina. Mícha začíná od mozku a končí na úrovni prostoru mezi prvním a druhým bederním obratlem kuželovitým hrotem. Dále od míchy procházejí kořeny míšních nervů kanálem, který tvoří takzvanou „cauda equina“.
Mícha je obklopena tvrdou plenou, arachnoidálními a měkkými membránami a je fixována v míšním kanálu kořeny a vlákny. Dura mater tvoří neprodyšný vak pojivové tkáně (durální vak), ve kterém je umístěna mícha a několik centimetrů nervových kořenů.Mícha v durálním vaku je promývána mozkomíšním mokem (CSF).
Z míchy vychází 31 párů nervových kořenů. Nervové kořeny vystupují z páteřního kanálu přes intervertebrální (foramin) otvory, které jsou tvořeny pedikly a kloubními výběžky sousedních obratlů.
U člověka, stejně jako u ostatních obratlovců, je zachována segmentální inervace těla. To znamená, že každý segment míchy inervuje určitou oblast těla.
Například segmenty krční míchy inervují krk a paže, segmenty hrudní – hrudník a břicho, bederní a sakrální – nohy, perineum a pánevní orgány (močový měchýř, konečník).
Prostřednictvím periferních nervů putují nervové impulsy z míchy do všech orgánů našeho těla, aby regulovaly jejich funkci. Informace z orgánů a tkání se do centrálního nervového systému dostávají prostřednictvím senzorických nervových vláken.
Většina nervů v našem těle obsahuje senzorická, motorická a autonomní vlákna.
Mícha má dvě ztluštění: krční a bederní. Proto jsou intervertebrální kýly krční páteře nebezpečnější než ty bederní.
Určením, ve které oblasti těla se objevily poruchy senzorických nebo motorických funkcí, může lékař odhadnout, na jaké úrovni došlo k poranění míchy.
















